selon les directives de L’American Thoracic Society (ATS) et de L’Infectious Disease Society of America (IDSA), des radiographies thoraciques postéro-intérieures (PA) doivent être obtenues si une pneumonie est suspectée chez l’adulte. Des images latérales devraient également être acquises si possible.
les résultats radiologiques de la pneumonie virale chez l’adulte sont variables et se chevauchent. La corrélation entre les résultats pathologiques et radiologiques est bonne., Parce que les virus sont des agents pathogènes intracellulaires, la plupart des changements pathologiques dans le réglage de la pneumonie virale se produisent dans l’épithélium et le tissu interstitiel adjacent. Selon la virulence et le taux de développement de l’infection, 2 types de réactions pathologiques et d’aspects radiologiques peuvent être observés: (1) Évolution habituelle, de longue date ou insidieuse de la pneumonie; et (2) pneumonie rapidement progressive ou virulente.
la forme habituelle (évolution de longue date ou insidieuse de la pneumonie) est caractérisée par des infiltrats lymphatiques dans les septa alvéolaires., Ceux-ci s’étendent parfois au poumon adjacent aux bronchioles terminales et respiratoires ou même dans tout le lobule dans de rares cas. D’après les études radiologiques, ces résultats se présentent sous la forme de nodules mal définis de 4 à 10 mm et de zones inégales d’opacité péribronchique entre le sol et le verre et de consolidation de l’espace aérien, avec une hyperinflation variable.,
la pneumonie rapidement progressive ou virulente avec hémorragie alvéolaire diffuse s’étend à l’interstitium et à l’espace aérien (avec infiltrat interstitiel, hémorragie de l’espace aérien, œdème, fibrine, hyperplasie des pneumocytes de type 2, formation de membranes hyalines). La radiographie thoracique montre la confluence rapide de consolidations inégales, unilatérales ou bilatérales et d’opacité du verre broyé ou de nodules centrilobulaires mal définis.,
pneumonie à adénovirus
les résultats pathologiques de la pneumonie adénovirale sont représentés par des zones inégales de consolidation hémorragique évoluant vers une nécrose et une hémorragie alvéolaire diffuse, une bronchiolite nécrosante avec surinflation et une atélectasie. Les résultats radiographiques habituels sont une bronchopneumonie bilatérale diffuse et une surinflation sévère. L’effondrement lobaire et l’atélectasie sont une complication fréquente; l’atélectasie du lobe supérieur droit est plus fréquente chez les nourrissons et l’effondrement du lobe inférieur gauche est fréquent chez les enfants plus âgés., Les changements radiologiques disparaissent en 2 semaines dans les cas non compliqués.
environ 53% des enfants atteints de pneumonie adénovirale aiguë développent une forme de maladie chronique: bronchectasie, bronchiolite oblitérante, fibrose interstitielle ou syndrome pulmonaire hyperlucent unilatéral. Environ 64% des cas compliqués sont décrits chez les enfants de moins de 2 ans.
chez les receveurs de transplantation pulmonaire, la pneumonie adénovirale est la plus grave, avec le taux de mortalité le plus élevé par rapport à ceux des patients atteints d’autres virus respiratoires., Les résultats radiologiques se sont avérés plus graves, généralement, que ceux trouvés dans la pneumonie RSV ou PIV. Les changements consistent en des consolidations homogènes progressives se développant sur des jours ou des semaines. Des épanchements pleuraux sont observés chez 20% des patients.
pneumonie à CMV
les résultats pathologiques de la pneumonie à CMV diffèrent selon le degré d’immunosuppression de l’hôte., Chez les patients transplantés modérément immunodéprimés, la pneumonie interstitielle, les nodules inflammatoires ou hémorragiques, la pneumonie organisatrice et la pneumonie nécrosante sévère sont dues à un mécanisme immunitaire médié par les lymphocytes T.
Les Patients présentant une immunosuppression accrue, tels que ceux atteints du SIDA, ont une densité élevée de corps d’inclusion du CMV. Ceux-ci sont directement responsables de pneumonites graves ou de lésions alvéolaires diffuses. Chez les receveurs de greffes d’organes solides, la pneumonie à CMV apparaît souvent normale ou peu anormale sur les radiographies thoraciques., Dans une série de greffés pulmonaires atteints de pneumopathie à CMV avérée, seulement un tiers des patients ont présenté des radiographies anormales. Aucun décès n’a été enregistré dans le groupe avec des radiographies normales, par rapport à la mortalité de 18% dans le groupe avec des anomalies radiographiques.
lorsqu’elles sont anormales, les radiographies thoraciques révèlent un schéma interstitiel de la maladie, qui est généralement diffuse et qui implique les bases. Le motif interstitiel consiste en l’accentuation des lignes de Kerley A et de Kerley B ou en des opacités diffuses, floues, en verre broyé.,
relativement peu de rapports signalent une pneumonie à CMV chez des hôtes immunocompétents. Des infiltrats interstitiels ont été décrits chez quelques patients d’une série de 34 patients immunocompétents.
pneumonie à Coxsackievirus
dans les quelques cas signalés de pneumonie à coxsackievirus, le schéma radiographique consiste en une infiltration périhilaire fine. Dans les cas de pleurodynie, une consolidation parenchymateuse dans les bases pulmonaires peut être observée.,
pneumonie à EBV
L’atteinte pulmonaire à EBV est caractérisée par des infiltrats mononucléaires dans les faisceaux bronchovasculaires et les septa interlobulaires ainsi que dans les exsudats alvéolaires. L’analyse radiographique thoracique dans 59 cas de mononucléose infectieuse a révélé que la splénomégalie était la découverte la plus fréquente (47%), suivie de l’élargissement des ganglions lymphatiques hilaires (13%), d’un motif réticulaire diffus indiquant une maladie interstitielle (5%) et d’épanchements pleuraux bilatéraux ou unilatéraux.,
la consolidation pulmonaire dans la mononucléose infectieuse associée à des infiltrats pulmonaires interstitiels est rare.
pneumonie à Échovirus
la pneumonie à Échovirus présente un schéma d’augmentation des marques bronchovasculaires et d’élargissement bilatéral des ganglions lymphatiques hilaires.
pneumonie à Rhinovirus
les infiltrats pulmonaires alvéolaires et / ou interstitiels, la consolidation et la bronchiolite compliquée sont les résultats les plus courants pour la pneumonie à rhinovirus. Les épanchements pleuraux sont moins fréquents.,
pneumonie à Hantavirus
comme pour d’autres étiologies virales, un œdème interstitiel et de l’espace aérien, des infiltrats de lymphocytes interstitiels, une nécrose épithéliale et une thrombose vasculaire sont observés dans la pneumonie à hantavirus. Les aspects particuliers des lésions hantavirales sont des débris cellulaires étendus avec destruction des cellules de type I et prédominance des pneumocytes de type II, des infiltrats de neutrophiles et des alvéolites fibrosantes.,
les radiographies thoraciques montrent un œdème interstitiel avec ou sans progression vers la maladie de l’espace aérien, avec une distribution centrale ou bibasilaire et des épanchements pleuraux communs. Le syndrome de fuite capillaire pulmonaire de l’infection hantavirale peut être secondaire à l’insuffisance rénale associée.,
pneumonie à VIH
des infiltrats réticulaires ou réticulonodulaires fins dans l’interstitium pulmonaire et des infiltrats réticulonodulaires grossiers ou des opacités avec des infiltrats alvéolaires inégaux superposés ont été décrits chez des patients atteints du SIDA ou d’un complexe lié au SIDA (ARC) et d’une pneumonie interstitielle lymphocytaire Cette maladie est considérée comme une réaction bénigne du tissu lymphatique associé aux bronches au VIH. Résultats radiographiques sont stables tout au long de l’évolution de la maladie chez 75% des patients.,
pneumonie à HSV
la pneumonie à HSV est généralement caractérisée par une nécrose alvéolaire et des exsudats protéiniques, avec ou sans bronchopneumonie nécrosante. On pense que les infiltrats focaux sont l’expression de sécrétions aspirées, et les infiltrats bilatéraux diffus reflètent la propagation hématogène.
Une étude de 23 patients atteints de pneumonie HSV-1 a montré des opacités de l’espace aérien segmentaire ou sous-segmentaire inégales dans 100% et une distribution lobaire et des opacités du verre broyé dans 48%. Environ 30% des patients présentaient des opacités réticulaires supplémentaires., Le schéma était diffus et multifocal dans l’ensemble, dispersé dans 82%, périphérique dans 9% et central dans 4%. Des épanchements pleuraux ont été détectés dans 52% des cas. L’inconvénient de cette étude était que certaines des consolidations bilatérales pourraient avoir été secondaires à L’ARDS et non à L’infection par le HSV.
Une autre étude de 17 patients atteints de pneumonie à HSV n’a pas révélé de corrélation élevée entre la SDRA et la pneumonie à HSV. Les résultats les plus cohérents ont été les opacités bilatérales avec un espace aérien (3 sur 14) ou un espace aérien mixte et interstitiel (8 sur 14)., Le profil des opacités était bilatéral et diffus (12 sur 14), et l’étendue était lobaire (6 sur 14), ou elle impliquait presque tout le poumon (6 sur 14). Des épanchements pleuraux (généralement modérés) ont été décrits chez 8 patients et une atélectasie a été observée chez 5 patients. La présence de 2 radiographies thoraciques normales dans cette série peut s’expliquer par la contamination d’échantillons de BAL obtenus à partir des voies respiratoires supérieures.,
chez les nouveau-nés atteints d’une infection au HSV-2 contractée pendant l’accouchement, le développement progressif d’une radiographie thoracique normale à des changements interstitiels, une consolidation de l’espace aérien et une consolidation diffuse des deux poumons est décrit. La maladie interstitielle est diffuse, généralement bilatérale, avec une granularité et des brins linéaires et opaques dans les zones hilaires et péribronchiques. Les infiltrats alvéolaires diffus augmentent l’opacification pulmonaire sans perte de volume. La consolidation Diffuse est l’expression d’une hémorragie pulmonaire avec pneumonite nécrosante. Des épanchements pleuraux peuvent être observés.,
dans une série de 42 patients atteints de pneumonie à HSV, toutes les radiographies ont montré des anomalies: infiltrats pulmonaires (93%), épanchements pleuraux (29%) et atélectasie (12%). Dans une série de 7 patients atteints de pneumonie à HSV après transplantation cardiaque, 5 ont présenté des modifications bilatérales diffuses, soit interstitielles mixtes avec un espace aérien, soit interstitielles et micronodulaires.,
pneumonie à virus grippal
Les changements radiographiques thoraciques dans la pneumonie grippale (voir l’image ci-dessous) vont d’une légère proéminence interstitielle à des zones de consolidation inégales de 1 à 2 cm mal définies, à une maladie de l’espace aérien étendue due à un œdème pulmonaire hémorragique. L’hémorragie alvéolaire peut être considérée comme de petits nodules centrilobulaires. L’épanchement Pleural est rare et représente généralement une infection bactérienne. La formation de cavité suggère une surinfection bactérienne avec des organismes staphylococciques.,
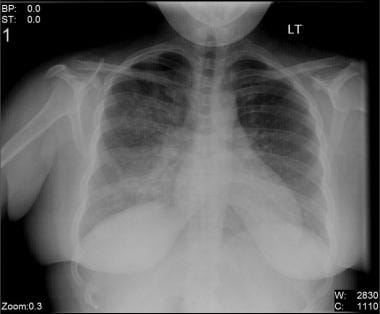 infiltrats interstitiels bilatéraux chez un patient de 31 ans atteint de pneumonie grippale.
infiltrats interstitiels bilatéraux chez un patient de 31 ans atteint de pneumonie grippale. les résultats radiographiques chez les receveurs de transplantation pulmonaire atteints de pneumonie grippale sont non spécifiques, allant d’opacités hétérogènes et linéaires subtiles à une consolidation lobaire homogène impliquant les lobes inférieurs plus que les lobes supérieurs. Des infiltrats de radiographie thoracique sont observés chez 36% des patients infectés. Les Patients présentant des modifications radiographiques thoraciques semblent avoir des résultats plus graves que ceux des autres patients.,
lors d’un examen rétrospectif sur un seul site, les consolidations de l’espace aérien (89%) et les opacités péribronchiques du verre au sol (89%) affectant principalement les zones pulmonaires moyennes et inférieures ont été les résultats d’imagerie les plus courants chez les patients atteints de pneumonie H1N1 admis à l’Unité de soins intensifs. Les résultats étaient bilatériaux chez 94% des patients.
pneumonie à virus de la rougeole
la pneumonie primaire à rougeole entraîne des opacités réticulaires mixtes et une consolidation de l’espace aérien. L’élargissement des ganglions lymphatiques dans le hile peut être vu chez les enfants., La base pathologique de ces résultats est l’hyperplasie épithéliale dans les bronchioles et les alvéoles péribronchiques, les cellules géantes multinucléées dans les alvéoles et les lésions alvéolaires diffuses.
la pneumonie atypique de rougeole apparaît avec la consolidation sphérique ou segmentaire qui efface rapidement. L’élargissement des ganglions lymphatiques hilaires et les épanchements pleuraux sont fréquemment associés.
la pneumonie due à la surinfection bactérienne est segmentaire dans la distribution, elle affecte 1 ou les deux lobes inférieurs, et elle est fréquemment associée à l’atélectasie., La présence d’une opacité dense est plus évocateurs d’une étiologie bactérienne (88%) que d’une étiologie virale (36%).
pneumonie PIV
Les changements radiographiques dans la pneumonie PIV sont relativement non spécifiques et consistent en une accentuation diffuse ou focale des marques pulmonaires causées par une infiltration péribronchique ou péribronchiolaire dans les lobes inférieurs.
la pneumonie à cellules géantes produite par PIV-3 peut être compliquée par une protéinose alvéolaire; 1 cas est rapporté chez un receveur de sang de cordon ombilical transplanté., L’aspect radiologique était non spécifique et consistait en infiltrats inégaux bilatéraux.
pneumonie à VRS
le profil radiologique de la pneumonie à VRS est l’expression d’une nécrose muqueuse et d’une inflammation interstitielle associées à un rétrécissement et une occlusion bronchiques et à un épaississement de la paroi bronchique. L’aspect radiologique typique de L’infection des voies respiratoires inférieures par le VRS n’est pas encore bien défini. Les résultats typiques sont toujours considérés comme non spécifiques.,
Une étude menée en 1974 sur 126 enfants atteints d’une infection aiguë des voies respiratoires inférieures par le VRS a montré des caractéristiques typiques d’effondrement ou de piégeage d’air dans de petites zones de consolidation. Le piégeage aérien et la péribronchite étaient les plus fréquents chez les nourrissons de moins de 6 mois, tandis que la consolidation était le plus souvent observée après l’âge de 6 mois. L’atélectasie était une découverte rare et n’était pas corrélée avec l’âge.
d’Autres auteurs ont montré que la variabilité de l’infiltration pulmonaire est corrélée avec la sévérité de l’infection., L’atélectasie est plus fréquente chez les enfants avec des écouvillons bactériens positifs que chez les autres. (Infiltration pulmonaire est montré dans l’image ci-dessous.)
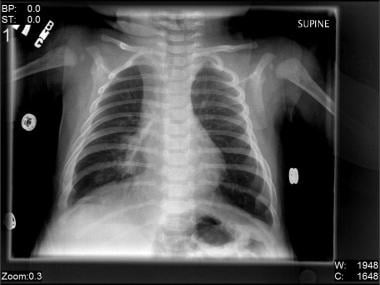 infiltration du lobe moyen droit chez un garçon de 2 mois atteint d’une pneumonie due au virus respiratoire syncytial (VRS).
infiltration du lobe moyen droit chez un garçon de 2 mois atteint d’une pneumonie due au virus respiratoire syncytial (VRS). l’emphysème lobaire peut être associé à une pneumonie liée au VRS.
Une étude de 128 radiographies thoraciques d’enfants atteints d’une infection des voies respiratoires inférieures a montré principalement une pneumonie lobaire, une bronchopneumonie ou des résultats normaux chez les nourrissons de moins de 6 mois., Les enfants plus âgés que cela avaient principalement une péribronchite ou une pneumonie interstitielle, comme représenté sur les images de la poitrine.
Une étude réalisée en Allemagne a démontré 3 résultats radiologiques majeurs dans 108 cas confirmés d’infection des voies respiratoires inférieures par le VRS: résultats radiographiques thoraciques normaux (30%), pneumonie centrale (32%) et péribronchite (26%). Les autres résultats ont été l’emphysème (11%), l’épanchement pleural (6%), la bronchopneumonie (6%), l’atélectasie (5%) et le pneumothorax (0,9%). Les différences selon l’âge n’ont pas été confirmées., Des tests de laboratoire sensibles pour confirmer l’infection par le VRS et exclure la surinfection bactérienne peuvent expliquer les différences entre cette étude et les précédentes.
chez l’adulte, l’aspect radiographique est souvent compliqué par une infection bactérienne. Dans une étude en Ohio, 40% des patients présentaient des signes de pneumonie ou de consolidation; dans 35% des cas, une distribution lobaire a été observée. Des épanchements pleuraux sont observés dans 5% des cas.
chez les receveurs de transplantation pulmonaire, les pneumonies VRS et PIV ont tendance à être moins symptomatiques et sans résultats radiographiques., Les auteurs ont décrit des consolidations homogènes diffuses chez des patients similaires.
pneumonie à virus du SRAS
de nombreux rapports ont été publiés sur les résultats radiologiques du SRAS depuis le début des premières éclosions en Asie et plus tard au Canada en 2003. Les changements pathologiques du SRAS consistent en des lésions alvéolaires diffuses avec une petite quantité d’infiltrat lymphocytaire interstitiel. La phase précoce est caractérisée par un œdème pulmonaire avec formation de membrane hyaline, et la phase organisatrice est caractérisée par des exsudats d’espace aérien organisateurs fibromyxoïdes cellulaires., Ces résultats expliquent pourquoi la plupart des images de patients admis avec une infection par le SRAS sont non spécifiques et indiscernables de celles d’autres bronchopneumonies virales ou bactériennes.
la maladie ne peut être exclue chez les patients présentant des résultats radiologiques négatifs. Le réexamen radiographique, l’observation dynamique et la radiographie numérique peuvent être utilisés pour augmenter la sensibilité du test. La plupart des auteurs soulignent la nécessité de radiographies thoraciques en série.
Une étude menée auprès de 13 travailleurs de la santé Canadiens atteints du SRAS probable a révélé 3 profils radiographiques distinctifs., La tendance la plus fréquente (observée dans 76,9% des cas) était la maladie de l’espace aérien périphérique focal lors de la présentation avec une résolution progressive. Certains patients ont eu des radiographies normales au départ: 15,4% ont ensuite développé une maladie de l’espace aérien focal et 7,7% ont eu une pneumonie ronde, Une découverte rare confirmée par d’autres études. Une maladie bilatérale a été observée chez 53,8% des patients et une atteinte unilatérale a été observée chez 46,2% des patients. Tous les patients présentaient une maladie de l’espace aérien des poumons moyens et inférieurs, et 46,2% présentaient des infiltrats supplémentaires des poumons supérieurs., Aucun signe d’épaississement pleural, d’épanchement, de lymphadénopathie, de caries ou de modifications cliniquement significatives des voies respiratoires n’a été trouvé.
Une étude rétrospective de 62 enfants atteints du SRAS du Canada, de Singapour et de Hong Kong a révélé des radiographies thoraciques normales chez 35,5% des enfants. Les résultats radiologiques importants chez les autres enfants étaient des zones de consolidation (opacités du verre broyé ou opacités focales, lobaires ou multifocales; 45,2%), qui étaient souvent périphériques et dans les lobes inférieurs. Un épaississement péribronchique a été noté dans 14,5% des cas. Aucune preuve radiographique d’adénopathie n’a été observée., Selon les auteurs, la radiographie a 2 rôles majeurs dans le SRAS. La première consiste à décrire l’atteinte pulmonaire dans les cas suspects de SRAS, et la seconde à montrer les changements radiologiques caractéristiques d’autres maladies bactériennes ou granulomateuses. Des épanchements pleuraux étendus, un pneumothorax, une pneumatocèle, un abcès pulmonaire, une cavitation et une adénopathie sont des résultats radiologiques peu fréquents dans le SRAS.,
pneumonie VZV
l’invasion des poumons par VZV provoque un gonflement, une prolifération de cellules de type II, des lésions endothéliales dans les petits vaisseaux sanguins et une desquamation des cellules septales alvéolaires avec infiltration mononucléaire des septae alvéolaires. L’exsudat fibrineux s’organisant dans les membranes hyalines et la nécrose hémorragique focale sont fréquents.
Après que le patient se soit remis de la maladie initiale, des nodules sphériques sont observés. Ils se composent d’une capsule externe, fibreuse, lamellée renfermant des zones de collagène hyalinisé ou de tissu nécrotique, avec des degrés variables de calcification.,
le motif radiographique est dispersé, mal défini, opacités nodulaires de 5 à 15 mm (motif nodulaire acinaire). Ceux-ci sont confluents et fugaces et identiques chez les hôtes immunocompétents et immunodéprimés. Les nodules sont visibles dans la périphérie des poumons (bases), coalescents près du hila; ceux-ci reflètent probablement la propagation contiguë de la trachéobronchite. Les marques réticulaires, les épanchements pleuraux et l’adénopathie Hilaire sont rarement observés.
Les manifestations radiographiques apparaissent généralement 2 à 5 jours après l’Éruption., Ils ont tendance à effacer en 3-5 jours dans la maladie bénigne et prendre jusqu’à plusieurs semaines ou mois pour effacer dans la maladie généralisée.
une complication apparemment unique de la pneumonie aiguë VZV consiste en l’apparition tardive (des années après l’apparition de la pneumonie) de calcifications denses de 2 à 3 mm, bien définies, dispersées et prédominantes dans la moitié inférieure des poumons. La fréquence de ces calcifications est de 1,7 à 2,0% chez les adultes atteints d’une pneumonie VZV antérieure.,
degré de confiance
plusieurs rapports ont suggéré que la radiographie thoracique ne peut pas être utilisée pour différencier la pneumonie non bactérienne de la pneumonie bactérienne. Le nombre limité de patients et les techniques microbiologiques utilisées et la grande variation des termes radiologiques descriptifs ont limité les résultats, et aucune conclusion générale ne peut être tirée.
la normalisation des rapports sur les résultats en radiologie est importante pour assurer la confiance dans l’interprétation de l’étiologie de la pneumonie., L’étude PERCH a réaffirmé les conclusions selon lesquelles l’accord des observateurs est le meilleur pour la consolidation et le plus faible pour les conclusions d’autres infiltrats.
Un groupe de Finlande inscrit 215 enfants, avec BOUCHON. Leurs résultats ont montré que 71% des enfants atteints d’infiltrats alvéolaires (en particulier lobaires), comme indiqué sur les radiographies thoraciques, présentaient des signes d’infection bactérienne. La moitié des enfants avec des infiltrats interstitiels comme seule découverte radiographique avaient une infection bactérienne. Par conséquent, les infiltrats interstitiels n’étaient pas une indication fiable de pneumonie virale.,
un diagnostic spécifique d’une pneumonie virale ne peut pas être posé uniquement sur la base de caractéristiques d’imagerie. Les manifestations radiographiques dépendent de l’état immunologique du patient et des maladies pulmonaires préexistantes ou coexistantes. De nombreux agents pathogènes peuvent avoir des caractéristiques radiographiques qui se chevauchent, et tous les médecins ne sont pas d’accord sur la signification de certains termes descriptifs. Les aspects d’imagerie doivent être intégrés aux données cliniques et épidémiologiques et confirmés par des tests virologiques., La reconnaissance des résultats radiologiques aide à réduire le diagnostic différentiel et à évaluer l’évolution de la maladie et des complications.
