tento článek je recenze na kliniku a možnosti diagnostiky, prevence a léčby různých typů herpes. Jeho cílem je nabídnout lékárníka aktualizovanou znalostní základnu, která mu umožňuje čelit požadavkům na informace, které o této infekce tak časté v našem prostředí, dostat se na pult lékárny kanceláře.
pod názvem „herpes“ je klasifikován soubor virových infekčních onemocnění produkovaných různými viry rodiny herpesvirů., Tato rodina DNA viry (v jejich genetický materiál obsahují deoxyribonukleové kyseliny) zabalené bicatenary, z kubické symetrie, se skládá z různých viry, hlavně viry herpes simplex typu 1 (HSV-1) a typu 2 (HSV-2), varicella-zoster virus (VVZ), cytomegalovirus (CMV) a virus Epstein-Barrové (EBV).
HSV-1 většinou způsobuje opary, zatímco HSV – 2 většinou způsobuje genitální herpes. VZV při své první infekci do lidského těla produkuje neštovice a při reaktivaci infekci známou jako herpes zoster., EBV způsobuje infekční mononukleózu.
tento článek hodnotí infekce zahrnuté pod názvem herpes: opary, genitální herpes a herpes zoster.
opary
opary (obr. 1) je infekce nejčastěji produkovaná virem herpes simplex typu 1 (HSV-1), ačkoli může být také produkována HSV-2. Infekce se velmi často nachází na rtech, i když se občas může objevit v oblasti nosu, tváří nebo prstů., Vzácněji se objevuje uvnitř úst, ale pouze na dásních nebo tvrdém patře, nikdy na měkkých tkáních uvnitř úst.
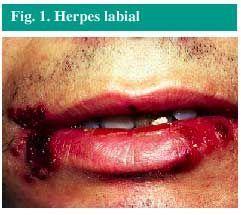
Obr. 1. Opary
infekce se obvykle objevuje do 20 dnů od infekce a její hlavní příznaky jsou:
malé vezikuly(obr. 2), naplněné kapalinou, přes vyvýšenou, červenou a bolestivou oblast kůže.
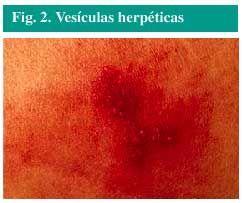
Obr. 2., Herpetické vezikuly.
1 nebo 2 dny před vyrážka, je obvykle bolest nebo svědění v oblasti, která se nazývá prodromální.
jeho obvyklá doba trvání je 7-10 dní. Když vezikuly vyschnou, vytvoří se nažloutlá kůra, která nakonec spadne a zanechá růžovou oblast kůže, která léčí, jsou jizva.
formy infekce a prevence
infekce je obvykle přímo od jiné osoby s aktivním zraněním. Sdílení nádobí, holicích strojků a ručníků může infekci šířit., Opary se zdají být soustředěny v rodinách, takže existuje vyšší riziko oparů, pokud má člen rodiny aktivní infekci.
přímý kontakt kůže s kůží je často nejčastější formou infekce. Herpes simplex virus může být přenášen i bez přítomnosti váčků, ačkoli maximální riziko infekce leží mezi okamžikem vzniku váčků a fáze strup a úplné uzdravení.,
poté, co utrpěl první díl opary, virus spočívá spící v nervových buňkách kůže a mohou se objevit znovu jako aktivní infekce na stejném místě nebo velmi blízko k originálu. Horečka, menstruace a sluneční záření mohou být spouštěčem nové epizody oparů.,
pokud trpíte opary, vyhnout se kontaktu s dětmi, lidi s ekzémem, nebo lidé s oslabenou imunitou (s nemocemi jako je rakovina, AIDS, nebo kteří mají transplantovaný orgán), v níž infekce se může stát vážnější.
některé důležité opatření, aby se zabránilo šíření opary, zabránit šíření infekce do jiných částí těla a šířit se do jiných lidí:
vyvarujte se líbání a přímý kontakt s pokožkou lidí, kteří mají aktivní opary., Vyhněte se sdílení jídla nebo nápojů s ostatními. Virus se může šířit, pokud je uvnitř vezikul tekutá sekrece.
pečlivě si umyjte ruce, než se dotknete někoho jiného, když máte opary.
dejte si pozor na dotyk jiných částí těla. Oči a genitálie jsou zvláště citlivé na šíření viru.
vyhněte se situacím, které mohou vyvolat epizodu oparů, jako je chlad a slunce.,
použití opalovacího krému na rtech a obličeji před prodlouženým vystavením slunci, a to jak v létě, tak v zimě, pomáhá předcházet opary.
orální / genitální styk může přenášet infekci z jednoho místa na druhé, takže byste se měli zdržet tohoto typu pohlavního styku, když jsou aktivní opary.
používání kondomů pomáhá snížit šíření infekce, ale není zcela eliminovat, protože virus může být přenášen i při absenci viditelné aktivní léze.,
léčba
u většiny dospělých a zejména u dětí se opary obvykle léčí bez léčby v období 7 až 10 dnů.
léčba oparů je založena na použití antivirotik, že nejčastěji se používá Acyklovir, famciklovir, penciklovir a valacyclovir. Zdá se, že použití tohoto léku zkracuje dobu oparů, ale nezdá se, že by bránilo opakování.,
opary, self-péče,
obecně platí, jak poznamenal, opary léčit sám, bez léčby, ale v mezidobí, následující opatření mohou být přijata, aby zmírnit nepohodlí:
reklama farmaceutických specialit formulovány s acyklovir 5% topické použití, i když nemají urychlení hojení, jsou užitečné pro lokálně zmírňuje svědění, píchání a mravenčení způsobené opary.,
volně prodejné léky proti bolesti, jako je kyselina acetylsalicylová, paracetamol nebo ibuprofen, mohou být užitečné při zmírnění bolesti.
aplikace ledu na vezikuly pomáhá zmírnit bolest.
nedotýkejte se, sevřete nebo praskněte vezikuly.
GENITÁLNÍ HERPES
genitální herpes je sexuálně přenosné onemocnění (STD), způsobené herpes simplex virus Typ 1 (HSV-1) a typu 2 (HSV-2). Většina jedinců nemá žádné nebo minimální příznaky nebo příznaky infekce HSV-1 nebo HSV-2., Když tam jsou příznaky, vzhled jednoho nebo více váčků umístěných na vnitřních pohlavních orgánů (pochvy, děložního čípku), vnější (vulva, penis, šourek, varlata), konečníku a řitního otvoru, stejně jako hýždě a stehna oblast je typická.
vezikuly se zlomí, což vede k citlivým vředům, které v první epizodě trvají dva až čtyři týdny, než se uzdraví. Je také typické, že další epizoda se objeví o týdny nebo měsíce později, ale je téměř vždy méně závažná a kratší než první., Přestože infekce zůstává v těle neomezeně dlouho, počet epizod má tendenci se časem snižovat.
epidemiologie genitálního herpesu
genitální herpes infekce je běžná ve Spojených státech, kde je infikováno nejméně 45 milionů lidí starších 12 let nebo 1 z 5 dospívajících a dospělých. Infekce HSV-2 je častější u žen, protože 1 ze 4 žen je infikováno ve srovnání s muži (jeden z 5).
cesty a formy infekce
většina genitálního herpesu je způsobena HSV-2., Jednotlivci se nakazí HSV-2 téměř vždy během sexuálního styku s někým, kdo má genitální infekci HSV-2, ale nemusí vědět, že jsou infikováni a nemají viditelné kožní léze.
HSV-1 může způsobit genitální herpes, ale častěji způsobuje infekce úst a rtů (opary). Genitální infekce HSV – 1 může být způsobena kontaktem ústní genitální nebo genitální genitálie s osobou, která má infekci HSV-1., Jejich epizody se opakují méně často než epizody vyvolané infekcí HSV-2.
známky a příznaky genitálního herpesu
většina lidí infikovaných HSV – 2 si není vědoma své infekce. Příznaky a příznaky první epizody jsou obvykle poměrně výrazné a obvykle se objevují v prvních dvou týdnech po přenosu viru. Je typické, že vředy se léčí v období dvou až čtyř týdnů.,
další příznaky a příznaky během této první epizody mohou být druhou vyrážkou vezikul a chřipkovými příznaky, jako je horečka a zvětšené uzly svalů.
většina jedinců s infekcí HSV – 2 obvykle nemá vředy. Mohou mít pouze mírné příznaky a příznaky, které je nevedou k infekci nebo je zaměňují s jinými nemocemi.,
genitální herpes puchýřky a vředy byly zaměňována s bodnutí hmyzem, houbové infekce, odřeniny a popáleniny způsobené nůž nebo břitvu, kožního onemocnění třísla, folikulitida, a dokonce i hemoroidy.
většina lidí s diagnózou první epizody genitální herpes může očekávat, že mají několik dalších epizod, nebo symptomatické recidivy, během prvního roku (obvykle 4 nebo 5). Později, v průběhu času, mají tyto recidivy tendenci snižovat jejich frekvenci.,
komplikace
genitální herpes může způsobit opakující se bolestivé genitální vředy v některých dospělí a herpes virus infekce mohou být závažné u lidí s oslabeným imunitním systémem. Bez ohledu na příznaky, genitální herpes často způsobuje psychický stres u lidí, kteří vědí, že jsou nakaženi.kromě toho, genitální herpes může způsobit život ohrožující infekce u novorozenců matek s vředy v době dodání., Je důležité, aby matka zabránila infekci během těhotenství, protože první epizoda vede ke zvýšenému riziku přenosu infekce na dítě.
herpes může hrát roli v šíření viru lidské imunodeficience (HIV), jako to může dělat lidi více náchylné k infekci HIV a další infekční HIV-infikovaných osob.
diagnóza genitálního herpesu
příznaky a příznaky spojené s HSV – 2 jsou vysoce variabilní., Pokud je epizoda typická, klinická diagnóza je relativně jednoduchá.
standardní test pro diagnostiku herpesu je získání vzorku vředu během prvních 48 hodin po nástupu příznaků. Po 48 hodinách existuje riziko falešně negativního výsledku plodiny, protože vřed se již začal hojit a v něm nejsou přítomny žádné živé viry.
krevní testy na parametry infekce HSV-1 nebo HSV-2 mohou být užitečné, ale jejich výsledky nejsou vždy definitivní (tabulka i)., Mezi epizodami může být velmi obtížné diagnostikovat infekci HSV.

léčba genitální herpes
neexistuje žádná léčba, která léčí herpes, protože nikdo nemůže vymýtit virus z těla. Antivirové léky však mohou zkrátit a zabránit epizodám během období, kdy pacient užívá léky. Tabulka II uvádí ošetření genitálního herpesu na základě perorálních antivirotik.,

Prevence genitální herpes
genitální vřed, onemocnění může nastat v obou mužů a žen, a to jak v genitální oblasti, na něž, a proto chráněn kondom, stejně jako v non-kryté, a proto není chráněna. Správné a neustálé používání latexového kondomu může snížit riziko genitálního herpesu, ale pouze v infikovaných oblastech, které jsou pokryty kondomem.,
lidé s genitální herpes, by se měli zdržet sexuální aktivity s neinfikovaných partnerů, zatímco tam jsou léze nebo příznaky herpes (i když v nepřítomnosti příznaků nebo příznaky, to je také možné, aby infikovat sexuálního partnera).
pozitivní krevní test na HSV-2 obvykle znamená, že pravděpodobně existuje infekce genitálního herpesu; pozitivní krevní test na HSV – 1 však znamená, že pravděpodobně existuje infekce HSV-1, ale může to být genitální herpes nebo opary.,
obrázek 3 shrnuje opatření, která by těhotné ženy měly přijmout proti herpetické infekci.

HERPES ZOSTER
herpes zoster a herpes zoster, virová infekce způsobené stejným virem, který způsobuje plané neštovice, virus varicella-zoster virus (VZV). Každý, kdo trpí neštovicemi, může vyvinout herpes zoster. Virus zůstává spící nebo neaktivní v určitých buňkách nervových kořenů těla a jeho reaktivace je to, co produkuje epizodu herpes zoster (obr. 4)., Asi 20% těch, kteří měli plané neštovice, bude mít herpes zoster v určitém okamžiku svého života. Naštěstí většina z těchto lidí dostane herpes zoster pouze jednou.

Obr. 3. Herpes v těhotenství
není jasné, co stimuluje virus k reaktivaci nebo probuzení u zdravých lidí. Dočasná slabost imunitního systému může umožnit, aby se virus množil a pohyboval se podél nervových vláken na kůži., Ačkoli děti mohou mít také herpes zoster, je častější u lidí starších 50 let. Nemoc, trauma a stres mohou také vyvolat epizodu herpes zoster.
mezi nemoci, které oslabují imunitní systém, jsou rakoviny, jako je leukémie nebo lymfom a AIDS., Některé léčebné postupy, jako je chemoterapie nebo radiační terapie proti rakovině, léky, které jsou uvedeny, aby se zabránilo odmítnutí transplantovaných orgánů, stejně jako kortikosteroidy užívány po delší dobu, z jakéhokoli důvodu, může také oslabit imunitní systém.
příznaky herpes zoster
prvním příznakem herpes zoster je pálení, bodavá bolest nebo vynikající citlivost v jedné oblasti kůže, obvykle pouze na jedné straně těla., Tento příznak může být přítomen jeden až tři dny předtím, než se v této oblasti objeví vyrážka. Může také dojít k horečce a bolesti hlavy.
vyrážka se rychle změní na skupiny vezikul, které se velmi podobají skupinám neštovic. Tyto vezikuly nebo puchýře trvají dva až tři týdny. Obsah váčků jsou jasné na první, ale pak se zatmí přítomností hnisu nebo krve, dokud kůrka a začnou se léčit a zmizí.,
obvykle se vezikuly hojí bez zjizvení, s výjimkou případů velmi závažné infekce, starších pacientů, s depresivní imunitou nebo superinfekcí vezikul.
bolest může trvat déle a je někdy tak intenzivní, že nutí použití léků proti bolesti k úlevě. Je možné, ale zřídka trpět bolestí bez vezikul nebo bezbolestných váčků.
nejčastějšími místy herpes zoster jsou kmen a hýždě, ale mohou se objevit na obličeji (obr. 4), paže nebo nohy, pokud jsou postiženy nervy v těchto oblastech.,

Obr. 4. Facial Zoster
VZV lze rozšířit pouze na lidi, kteří neměli plané neštovice a infikovaní budou mít obvykle neštovice, nikoli herpes zoster, což je mnohem méně nakažlivé než plané neštovice.
lidé s herpes zoster mohou přenášet virus pouze v případě, že se vezikuly zlomí., Novorozenci, starší lidé a lidé se sníženou imunitou jsou vystaveni maximálnímu riziku vzniku neštovic, infikovaných někým, kdo má herpes zoster. Pacienti s herpes zoster zřídka vyžadují hospitalizaci.
komplikace Herpes Zoster
nejčastější komplikací epizody herpes zoster je postherpetická neuralgie, tj. Může trvat měsíce nebo dokonce roky a je častější u starších lidí.,
váčky mohou být superinfikovány bakteriemi a oddálit jejich hojení. Pokud se bolest a zarudnutí zvýší nebo se opakují, obvykle naznačují bakteriální superinfekci a pacient bude potřebovat doplňkovou antibiotickou léčbu.
vážné, ale velmi vzácné komplikace, prakticky výhradně pro lidi s imunitním nedostatky, je šíření herpes zoster do celého těla nebo vnitřních orgánů, což může také nastat s plané neštovice.,diagnóza herpes zoster je založena na vzhledu a lokalizaci vezikulů, historii předchozí bolesti a vyrážky na jedné straně těla.
doplňkové diagnostické metody jsou mikroskopické vyšetření vzorku tkáně na základně žlučníku nebo postoupení do laboratoře vzorek žlučníku pro speciální kultury a analýzu.
léčba
herpes zoster se léčí sama během několika týdnů a zřídka se znovu objeví., Topické antiseptiky (jód) a studené komprese jsou užitečné co nejdříve vysušit vezikuly.
Pokud je diagnostikována brzy, mohou být použity antivirové léky ke snížení virového šíření I trvání kožních lézí. Jsou běžně uvedeny pro těžké případy herpes zoster, jako když tam je oko zapojení nebo oční herpes zoster (Ohh) a u pacientů s poruchou imunity. Čím dříve je léčba zahájena, tím lépe.,
někdy se kortikosteroidy používají také společně s antivirovými látkami, pro těžké infekce a ke snížení bolesti. Blokování nervů lokálními anestetiky také pomáhá při úlevě od bolesti.
postherpetická neuralgie může být léčena nočními perorálními léky a denními analgetiky. Některé tricyklické antidepresiva a některé antikonvulziva, jako je gabapentin, mohou být užitečné. Kapsaicinová masť, extrakt z pepře, je užitečná u některých lidí., Tato masť se aplikuje na bolestivé oblasti pokožky třikrát až čtyřikrát denně a bolest se postupně uvolňuje po dobu 1 až 3 týdnů.
HERPES zoster
herpes zoster nebo Ramsay-Hunt Syndrom Typu I je častou komplikací herpes zoster, u lidí, kteří již měli plané neštovice a ve kterém spící viry jsou lokalizovány do obličejových nervů.
vyznačuje se intenzivní bolestí ucha, vyrážkou kolem ucha, obličeje, krku a pokožky hlavy a paralýzou obličejových nervů., Tam může být také ztráta sluchu, závratě a zvonění v uších, stejně jako ztráta chuti na jazyku a suchost ústní a oční sliznice.
ačkoli některé případy nevyžadují léčbu, je obvykle nutné použít antivirotika nebo kortikosteroidy. Vertigo lze léčit diazepamem.
obecně je prognóza dobrá, i když v některých případech může být ztráta sluchu trvalá, vertigo může trvat dny nebo týdny a ochrnutí obličeje může být dočasné nebo trvalé.,
oční HERPES ZOSTER
oční herpes zoster (HZO) je způsoben virem varicella-zoster (VVZ). Ovlivňuje kůži kolem oka a někdy i samotné oko. Vyrážka ve formě typických váčků je lokalizována přes čelo a kolem oka na jedné straně obličeje. Obvykle je bolest ve stejné oblasti od několika dnů před výskytem vyrážky.
nelze nic udělat, aby se zabránilo HZO. Je to vzácné u dětí a v průběhu let je stále častější. Ovlivňuje obě pohlaví stejně., Lidé, kteří mají epizodu HZO, dříve měli neštovice nebo byli v minulosti vystaveni viru.
lékařská diagnóza je poměrně jednoduché, vzhledem k tomu, charakteristiky a umístění vyrážky, a tam je obvykle není potřeba praxe nějaké doplňkové vyšetření, testy, kromě případů, kdy existují pochybnosti o tom, zda se jedná o díl z pravé HZO, nebo herpes simplex obličeje lokalizace.
oko je postiženo přibližně v 10% případů, kdy je konzultace s oftalmologem obvykle nezbytná pro specifickou oční léčbu.,
léčba HZO antivirovými látkami by měla být zahájena co nejdříve, a to jak ke snížení intenzity příznaků, tak ke snížení jejich trvání. Odpočinek je důležitý, stejně jako aplikace studených kompresí k úlevě od bolesti a vyrážky. Léky proti bolesti, jako je kyselina acetylsalicylová, jsou často užitečné při zmírnění bolesti.
zlepšení příznaků se shoduje se zmizením vyrážky a u nekomplikovaného HZO je zotavení dokončeno během několika týdnů, i když u starších nebo nemocných pacientů může trvat déle.,
HZO je nakažlivá infekce, protože VZV může být přenášena na lidi, kteří neměli neštovice. Zejména je třeba se vyhnout kontaktu s těhotnými ženami, vážně nemocnými lidmi s rakovinou nebo AIDS a dětmi, i když v některých případech mohou být tito lidé očkováni, aby poskytli ochranu před infekcí.,
postherpetické NEURALGIE
ve většině případů, bolest herpes zoster postupně zmizí během několika týdnů nebo několik měsíců, a většina lidí, kteří utrpěli epizody herpes zoster nebude mít bolesti, jeden rok poté, co vyrážka., Nicméně, pokud bolest nemá jít pryč, to se nazývá post-herpetická neuralgie (NPH)
preventivní léčbě NPH
Neexistuje Žádná léčba, která bylo prokázáno, že zcela zabránit rozvoji NPH, ale existuje několik terapií, které se zdají, aby se snížilo riziko NPH:
antivirové farmakoterapie: Acyklovir, brivudin, cidofovir, famciclovir, foskarnet, ganciklovir, valacyclovir a valganciklovir. Studie ukázaly, že snižují bolest a zkracují dobu trvání herpes zoster, takže se předpokládá, že snižují pravděpodobnost vzniku NPH.,
nervový blok. Spočívá v injekci lokálních anestetik do různých bolestivých nervů. Je to spíše terapie pro zavedenou NPH než preventivní terapie.
tricyklická antidepresiva. Konkrétně bylo v klinické studii prokázáno, že amitriptylin podávaný během fáze vyrážky dokáže snížit riziko vývoje NPH.
alternativní terapie. Neexistuje žádná alternativní terapie, která by byla prokázána v klinické studii, aby byla schopna zabránit rozvoji NPH.,
NPH rizikové faktory
čím jste starší, tím je pravděpodobnější, že dostanete herpes zoster, a čím starší dostanete herpes zoster, tím je pravděpodobnější, že dostanete NPH.
lidé s alkoholismem neuropatie, diabetes, pokročilý věk, atd., s větší pravděpodobností vyvinout NPH.
čím závažnější a bolestivější je vyrážka herpes zoster, tím vyšší je pravděpodobnost vzniku NPH.,
příznaky
bolest z NPH, i když variabilní od pacienta k pacientovi, a obecně méně intenzivní než u herpes zoster vyrážka, je popisován jako akutní nebo bodnutí, jako je pálení, elektrický šok, atd.bolestivá oblast může být širší a může být dále od oblasti počáteční vyrážky. V bolestivé oblasti je také obvykle silné svědění.
lidé, kteří se vyvíjejí NPH po herpes zoster, mohou snadněji vyvinout depresi, úzkost a potíže se spánkem kvůli intenzitě bolesti.,
u některých pacientů vyvinout ztráta svalového tonu a síly v akutní oblast, v důsledku poškození nervů, které kontrolují svalový tonus v oblasti kůže, puchýřky.
léčba inzulinem NPH
kromě vlastní léčby herpes zoster s antivirotiky, kortikosteroidy, nervové bloky a tricyklická antidepresiva, specifickou léčbu inzulinem NPH lze provést, když se objeví. To může být založeno na:
lokální lidokainové náplasti., Až 3 náplasti, velikost ruky dospělého, mohou být umístěny přes bolestivou oblast, aby se snížila citlivost poraněné kůže a kožních nervů. Jsou uchovávány na kůži po dobu 12 hodin a ponechány neošetřené dalších 12 hodin. Většina pacientů začíná zaznamenávat své účinky v prvním nebo druhém týdnu.
antikonvulziva. Zejména gabapentin a karbamazepin.
tricyklická antidepresiva. Zejména amitriptylin, nortriptylin, desipramin a doxepin., Nová antidepresiva, jako je fluoxetin, paroxetin a sertralin může být také užitečné, i když studie ukázaly, že zatímco oni mají méně vedlejších účinků, jsou méně účinné než tricyklická antidepresiva.
opiáty. Zejména oxykodon, morfin a metadon, který, pokud se používá správně a v pevných dávek a plány, jsou obvykle velmi účinné a dobře tolerované.
non-drogové terapie: rehabilitace, terapie a psychologické terapie, relaxační terapie a biofeedback; a DESÍTKY nebo transkutánní elektrická nervová stimulace., *
BIBLIOGRAFÍA GENERAL
Anderson J, Dahlberg L. vysoce rizikové sexuální chování v obecné populaci. Výsledky národního průzkumu 1988-90. Sex Transm Dis 1992;19: 320-5.
Aral SO, Wasserheit JN. Interakce mezi HIV, dalšími pohlavně přenosnými nemocemi, socioekonomickým statusem a chudobou u žen. In: O ‚ Leary A, Jemmott LS, editors. Ohrožené ženy: problémy v primární prevenci AIDS. New York: Plenum Press, 1995.
Centra pro kontrolu a prevenci nemocí. Pokyny pro léčbu sexuálně přenosných nemocí 2002. MMWR, 2002; 51 (RR-6).,
Centra pro kontrolu a prevenci nemocí. Sledování Pohlavně Přenosných Chorob. Atlanta: Ministerstvo zdravotnictví a lidské služby, 2003.
Laumann EO, Gagnon JH, Michael RT, Michaels s. počet partnerů. CS: sociální organizace Sexuality: sexuální praktiky ve Spojených státech. Chicago: University of Chicago Press, 1994.
Laumann EO, Gagnon JH, Michael RT, Michaels s. sexuální sítě. CS: sociální organizace Sexuality: sexuální praktiky ve Spojených státech. Chicago: University of Chicago Press, 1994.,
Moran JS, Aral SO, Jenkins, Peterman TA, Alexander ER. Dopad pohlavně přenosných chorob na menšinové populace ve Spojených státech. Zpráva O Veřejném Zdraví 1989;104: 560-5.
Seidman SN, Aral SO. Závodní diferenciály v přenosu STD. Am J veřejné zdraví 1992 (dopis); 82: 1297.
