Monsieur,
la papillomatose Confluente et réticulée (CRP) est une dermatose rare d’origine inconnue caractérisée par des papules hyperpigmentées et confluentes. Les sites de prédilection sont le cou, la zone inter-mammaire et l’abdomen (1). Rarement, la CRP se développe aux autres sites, tels que le genou, le coude, la main et les fosses antécubitales et poplitées (2, 3). Nous décrivons deux cas rares de CRP qui se sont développés au niveau du coude et des Fossés poplités.,
rapport de cas
Cas 1
Un coréen de 18 ans présentait une plaque écailleuse réticulée érythémateuse dans les deux fossés poplités. Deux semaines plus tôt, des papules hyperpigmentées se sont développées dans les deux fossés poplités et ont évolué en une plaque veloutée réticulée avec des démangeaisons modérées. Les lésions cutanées ont progressivement augmenté en taille et sont devenues confluentes. À l’hôpital local, il a été traité avec un agent antifongique, mais les lésions s’intensifia. L’examen physique a montré une plaque squameuse réticulée érythémateuse symétrique dans ses fossés poplités (fig. 1)., Les examens hématologiques et biochimiques de Routine n’ont révélé aucune anomalie. Aucun champignon n’a été trouvé lors de l’examen de l’hydroxyde de potassium (KOH). Sa famille et ses antécédents n’étaient pas contributifs. L’examen histopathologique a révélé une hyperkératose épidermique, une papillomatose, une acanthose et une infiltration lymphocytaire périvasculaire par voie cutanée, compatible avec la CRP. Le patient a reçu de la crème d’acéponate de méthylprednisolone pendant une semaine et les lésions se sont estompées progressivement et effacées dans les 4 semaines.
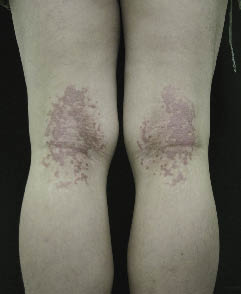
Fig. 1. Affaire 1., Plaque squameuse réticulée érythémateuse symétrique sur les deux fossés poplités.
Cas 2
Un homme de 17 ans a présenté des plaques et des plaques réticulées érythémateuses à brunâtres sur les deux coudes pendant un an; celles-ci se sont propagées aux fossés poplités et aux aisselles. L’examen physique a révélé des plaques et des plaques érythémateuses à brunâtres présentant un motif confluent et réticulé (fig. 2). La préparation de KOH et la culture fongique des raclures des éruptions étaient négatives., La numération globulaire complète, la vitesse de sédimentation des érythrocytes et les tests de la fonction hépatique et rénale étaient dans les limites normales. Un échantillon de biopsie prélevé dans les fossés poplités a montré une hyperkératose, une couche granulaire légèrement épaissie, une papillomatose, une acanthose et une légère augmentation de la pigmentation dans la couche basale (Fig. 3). Les résultats cliniques et histopathologiques étaient compatibles avec le diagnostic de CRP. Le patient a été traité avec de la crème de kétoconazole et de la minocycline 200 mg tous les jours pendant 4 semaines. Cela a entraîné une régression complète des lésions.,
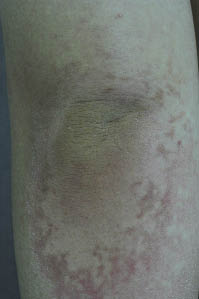
Fig. 2. Case 2. Erythematous to brownish patches and plaques in a confluent and reticulated pattern on the elbow.

Fig. 3. Histopathological finding shows hyperkeratosis, marked hypergranulosis, papillomatosis and acanthosis in epidermis and sparse dermal perivascular lymphocytic infiltration (H&E stain, ×100).,
DISCUSSION
Cliniquement, la CRP est habituellement caractérisée par des plaques de couleur de peau ou légèrement érythémateuses à hyperpigmentées qui deviennent confluentes au centre et réticulées à la périphérie, situées dans les zones intermammaire, interscapulaire et dorsale. Rarement, la CRP implique d’autres sites, tels que le genou, le coude, la main et les fosses antécubitales et poplitées (2, 3).
Raja Babu et coll. (2) a présenté un cas rare de CRP impliquant les fossés poplités, comme chez notre premier patient. D’autres cas avec des emplacements inhabituels avaient une atteinte du coude, du genou et de la région pubienne (3-5).,
Histopathologiquement, la CRP montre une légère hyperkératose, une papillomatose et une acanthose focale (6). Les résultats histologiques de nos deux cas à la fosse poplitée étaient compatibles avec ceux de la CRP. Bien que la lésion du coude n’ait pas été prouvée par un examen histopathologique, elle a également été considérée comme une CRP en raison de sa similitude avec les lésions des Fossés poplités.
les conditions à prendre en compte dans le diagnostic différentiel de la CRP comprennent le tinea versicolor, la maladie de Darier et l’acanthosis nigricans (AN) (7)., Tinea versicolor a été exclu par l’absence d’organismes lors de L’examen KOH et la coloration acide-Schiff (PAS) périodique. La maladie de Darier a été exclue dans l’examen histologique par le manque d’acantholyse suprabasale et de cellules dyskératotiques (corps ronds et grains). Cliniquement, L’AN est caractérisé par une plaque hyperpigmentée et texturée de velours et s’accompagne souvent de tumeurs malignes, d’atteinte familiale et d’endocrinopathie. La découverte histologique d’un est une projection de papilles dermiques ressemblant à des doigts recouvertes d’un épiderme aminci (8)., Nos cas n’avaient pas d’antécédents d’hérédité ou de maladie endocrinienne. De plus, une plaque cliniquement réticulée et aucun épiderme aminci recouvrant des projections de papilles dermiques ressemblant à des doigts ont été observés. En outre, les lésions du coude du cas 2 doivent être distinguées de l’érythrokératodermie variabilis, un trouble autosomique dominant rare qui se présente généralement à la naissance ou au cours de la première année de vie et présente des taches rouges migratoires fortement délimitées (9). Cependant, le patient n’avait pas d’antécédents familiaux d’éruptions cutanées similaires et aucune apparition migratoire des lésions.,
le traitement optimal du CRP n’a pas été normalisé. Il comprend de l’acide salicylique, des stéroïdes topiques ou systémiques, des dérivés de la vitamine A, des agents antifongiques et des antibiotiques tels que la minocycline (10-12). Raja Babu et coll. (2) prescrit 500 mg d’azithromycine par jour pendant 7 jours et une régression totale suivie dans les 4 semaines. Atosay et coll. (3) a traité un patient CRP avec 500 mg d’azithromycine par jour pendant une semaine, et les lésions se sont ensuite estompées et effacées. Dans nos cas, nous avons utilisé l’acéponate topique de méthylprednisolone, la crème de kétoconazole et la minocycline orale 200 mg tous les jours., Après un mois, les patients étaient indemnes de lésion et aucune récidive ne s’est produite.
En conclusion, nous rapportons deux cas intéressants de CRP qui se sont développés dans des sites très rares.
2. Raja Babu KK, Snehal S, Sudha Vani D. papillomatose Confluente et réticulée: traitement réussi avec l’azithromycine. Br J Dermatol 2000; 142: 1252-1253.
3. Atasoy M, Aliağaoğlu C, Erdem T. Un cas de papillomatose confluente et réticulée précoce avec une localisation inhabituelle. J Dermatol 2006; 33: 273-277.
4. Broberg Un, Faergemann J., Un cas de papillomatose confluente et réticulée (Gougerot-Carteaud) avec un emplacement inhabituel. Acta Derm Venereol 1988; 68: 158-160.
5. Hallel-Halevy D, Grunwald MH, Halevy S. papillomatose Confluente et réticulée (Gougerot-Carteaud) de la région pubienne. Acta Derm Venereol 1993; 73: 155.
6. Hamilton D, Tavafoghi V, Shafer JC, Hambrick GW Jr. papillomatose Confluente et réticulée de Gougerot et Carteaud. Sa relation avec d’autres papillomatoses. J Am Acad Dermatol 1980; 2: 401-410.
7. SAU CP, LUPTO GP. Pigmentation troncale réticulée., Papillomatose confluente et réticulée de Gougerot Carteaud. Arch Dermatol 1988; 124: 1272-1275.
8. Salle de JM, Moreland A, Cox GJ, Wade TR. Acanthosis nigricans oraux: rapport d’un cas et comparaison de la pathologie orale et cutanée. Am J Dermatopathol 1988; 10: 68-73.
9. Weedon D, éditeur. Pathologie cutanée, trouble de la maturation épidermique et kératinisation. 2ème édition. Edimbourg: Churchill-Livingstone, 2002: p. 281-320.
10. Kellet JK, Macdonald RH. Papillomatose confluente et réticulée. Arch Dermatol 1985; 121: 587-588.
11. Palmomeque FE, Hairston MA Jr, Papillomatose confluente et réticulée de Gougerot et Carteaud. Arch Dermatol 1966; 92: 49-51.
12. Sassolas B, Plantin P, Guillet G. papillomatose Confluente et réticulée: traitement par minocycline. J Am Acad Dermatol 1992; 26: 501-502.
