Señor,
la papilomatosis confluente y reticulada (PCR) es una dermatosis rara de origen desconocido caracterizada por pápulas hiperpigmentadas y confluentes. Los sitios de predilección son el cuello, el área intermamaria y el abdomen (1). Rara vez, la PCR se desarrolla en otros sitios, como la rodilla, el codo, la mano y las fosas antecubitales y poplíteas (2, 3). Describimos dos casos raros de PCR que se desarrollaron en el codo y las fosas poplíteas.,
reporte de un caso
Caso 1
un hombre coreano de 18 años presentó una placa escamosa reticulada eritematosa en ambas fosas poplíteas. Dos semanas antes, las pápulas hiperpigmentadas se desarrollaron en ambas fosas poplíteas y evolucionaron en una placa aterciopelada reticulada con comezón moderado. Las lesiones cutáneas aumentaron gradualmente de tamaño y se convirtieron en confluentes. En el hospital local, fue tratado con un agente antifúngico, pero las lesiones creció aún más. El examen físico mostró una placa escamosa reticulada eritematosa simétrica en sus fosas poplíteas (Fig. 1)., Las investigaciones hematológicas y bioquímicas habituales no revelaron anomalías. No se encontró ningún hongo en el examen de hidróxido de potasio (KOH). Su familia y sus historias pasadas no contribuían. El examen histopatológico reveló hiperqueratosis epidérmica, papilomatosis, acantosis e infiltración linfocítica dispersa perivascular dérmica, compatible con PCR. Al paciente se le administró crema de aceponato de metilprednisolona durante una semana y las lesiones se desvanecieron gradualmente y desaparecieron en 4 semanas.
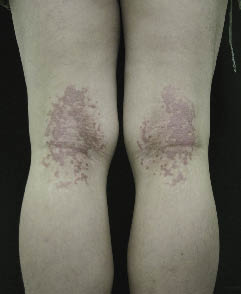
Fig. 1. Caso 1., Placa escamosa reticulada eritematosa simétrica en ambas fosas poplíteas.
Caso 2
un hombre de 17 años presentó parches reticulados eritematosos a parduscos y placas en ambos codos durante un año; estos se extendieron tanto a las fosas poplíteas como a las axilas. El examen físico reveló manchas y placas eritematosas a parduscas en un patrón confluente y reticulado (Fig. 2). La preparación de KOH y el cultivo fúngico de raspados de las erupciones fueron negativos., El hemograma completo, la velocidad de sedimentación eritrocitaria y las pruebas de función hepática y renal estaban dentro de los límites normales. Una biopsia tomada de la fosa poplítea mostró hiperqueratosis, estrato granuloso ligeramente engrosado, papilomatosis, acantosis y leve aumento de la pigmentación en la capa basal (Fig. 3). Los hallazgos clínicos e histopatológicos fueron compatibles con el diagnóstico de PCR. El paciente fue tratado con crema de ketoconazol y minociclina 200 mg al día durante 4 semanas. Esto resultó en una regresión completa de las lesiones.,
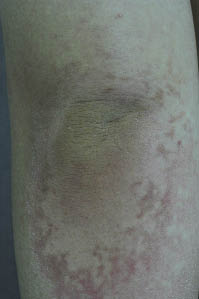
Fig. 2. Case 2. Erythematous to brownish patches and plaques in a confluent and reticulated pattern on the elbow.

Fig. 3. Histopathological finding shows hyperkeratosis, marked hypergranulosis, papillomatosis and acanthosis in epidermis and sparse dermal perivascular lymphocytic infiltration (H&E stain, ×100).,
discusión
clínicamente, la PCR generalmente se caracteriza por parches de color de piel o ligeramente eritematosos a hiperpigmentados que se vuelven confluentes en el centro y reticulados en la periferia, ubicados en las áreas intermamaria, interescapular y posterior. Rara vez, la PCR involucra otros sitios, como la rodilla, el codo, la mano y las fosas antecubitales y poplíteas (2, 3).
Raja Babu et al. (2) presentó un caso raro de PCR que involucró las fosas poplíteas, como en nuestro primer paciente. Otros casos con localizaciones inusuales tenían afectación del codo, la rodilla y el área púbica (3-5).,
Histopatológicamente, la PCR muestra hiperqueratosis leve, papilomatosis y acantosis focal (6). Los hallazgos histológicos en nuestros dos casos en las fosas poplíteas fueron compatibles con los de PCR. Aunque la lesión del codo no fue comprobada por el examen histopatológico, también se consideró PCR por su similitud con las lesiones de las fosas poplíteas.
las condiciones a considerar en el diagnóstico diferencial de PCR incluyen tiña versicolor, enfermedad de Darier y acantosis nigricans (AN) (7)., La tiña versicolor fue descartada por la ausencia de organismos en el examen de KOH y tinción periódica de ácido-Schiff (PAS). La enfermedad de Darier fue descartada en el examen histológico por la falta de acantólisis suprabasal y células disqueratóticas (cuerpos de Rond y granos). Clínicamente, la AN se caracteriza por una placa hiperpigmentada con textura aterciopelada y a menudo se acompaña de neoplasias malignas, compromiso familiar y endocrinopatía. El hallazgo histológico de AN es una proyección de papilas dérmicas similares a Dedos cubiertas por epidermis adelgazada (8)., Nuestros casos no tenían antecedentes de herencia o enfermedad endocrina. Además, se observó una placa reticulada clínicamente y no se observó epidermis adelgazada que cubriera las proyecciones de las papilas dérmicas en forma de dedo. Además, las lesiones de codo del caso 2 deben distinguirse de la eritroqueratodermia variabilis, un trastorno autosómico dominante raro que generalmente se presenta al nacer o durante el primer año de vida y muestra manchas rojas migratorias claramente demarcadas (9). Sin embargo, el paciente no tenía antecedentes familiares de erupciones cutáneas similares ni aspecto migratorio de las lesiones.,
el tratamiento óptimo de la PCR no ha sido estandarizado. Incluye ácido salicílico, esteroides tópicos o sistémicos, derivados de la vitamina A, agentes antifúngicos y antibióticos como la minociclina (10-12). Raja Babu et al. (2) azitromicina prescrita 500 mg al día durante 7 días y regresión total seguido dentro de 4 semanas. Atosay et al. (3) trató a un paciente de PCR con azitromicina 500 mg al día durante una semana, y las lesiones posteriormente se desvanecieron y desaparecieron. En nuestros casos, usamos aceponato de metilprednisolona tópica, crema de ketoconazol y minociclina oral 200 mg todos los días., Después de un mes, los pacientes estaban libres de lesiones y no se presentaron recidivas.
En conclusión, reportamos dos casos interesantes de PCR que se desarrollaron en sitios muy raros.
2. Raja Babu KK, Snehal s, Sudha Vani D. papilomatosis confluente y reticulada: tratamiento exitoso con azitromicina. Br J Dermatol 2000; 142: 1252-1253.
3. Atasoy M, Aliağaoğlu C, Erdem T. Un caso de aparición temprana confluente y reticulada papilomatosis con una localización inusual. J Dermatol 2006; 33: 273-277.
4. Broberg A, Faergemann J., Un caso de papilomatosis confluente y reticulada (Gougerot-Carteaud) con una localización inusual. Acta Derm Venereol 1988; 68: 158-160.
5. Hallel-Halevy D, Grunwald MH, Halevy S. Confluent and reticulated papilomatosis (Gougerot-Carteaud) of the pubic region. Acta Derm Venereol 1993; 73: 155.
6. Hamilton D, Tavafoghi V, Shafer JC, Hambrick GW Jr. Confluent and reticulated papillomatosis of Gougerot and Carteaud. Su relación con otras papilomatosis. J Am Acad Dermatol 1980; 2: 401-410.
7. SAU CP, Lupto GP. Pigmentación truncal reticulada., Papilomatosis confluente y reticulada de Gougerot Carteaud. Arch Dermatol 1988; 124: 1272-1275.
8. Hall JM, Moreland a, Cox GJ, Wade TR. Acantosis Oral nigricans: reporte de un caso y comparación de Patología oral y cutánea. Am J Dermatopathol 1988; 10: 68-73.
9. Weedon D, editor. Patología cutánea, trastorno de la maduración epidérmica y queratinización. 2nd edn. Edimburgo: Churchill-Livingstone, 2002: p. 281-320.
10. Kellet JK, Macdonald RH. Papilomatosis confluente y reticulada. Arch Dermatol 1985; 121: 587-588.
11. Palmomeque FE, Hairston MA Jr., Papilomatosis confluente y reticulada de Gougerot y Carteaud. Arch Dermatol 1966; 92: 49-51.
12. Sassolas B, Plantin P, Guillet G. papilomatosis confluente y reticulada: tratamiento con minociclina. J Am Acad Dermatol 1992; 26: 501-502.
