Dieser Artikel ist ein Überblick über die Klinik und die Möglichkeiten zur Diagnose, Prävention und Behandlung verschiedener Arten von Herpes. Sein Ziel ist es, dem Apotheker eine aktualisierte Wissensbasis zu bieten, die es ihm ermöglicht, sich den Anforderungen von Informationen zu stellen, die über diese in unserer Umgebung so häufige Infektion den Schalter der Apothekenkammer erreichen.
Unter dem Namen „Herpes“ wird eine Reihe von viralen Infektionskrankheiten klassifiziert, die von den verschiedenen Viren der Herpesvirus-Familie produziert werden., Diese Familie von DNA-Viren (in ihrem genetischen Material enthalten sie Desoxyribonukleinsäure), zweihundertjährig, von kubischer Symmetrie, besteht aus verschiedenen Viren, hauptsächlich Herpes-simplex-Viren Typ 1 (HSV-1) und Typ 2 (HSV-2), Varicella-Zoster-Virus (VVZ), Cytomegalovirus (CMV) und Epstein-Barr-Virus (EBV).
HSV-1 verursacht meist Fieberbläschen, während HSV-2 meist Herpes genitalis verursacht. VZV produziert bei seiner ersten Infektion mit dem menschlichen Körper Windpocken und bei Reaktivierung die als Herpes zoster bekannte Infektion., EBV verursacht infektiöse Mononukleose.
Dieser Artikel beschreibt die Infektionen unter dem Namen Herpes: Fieberbläschen, Herpes genitalis und Herpes zoster.
Fieberbläschen
Fieberbläschen (Abb. 1) ist eine Infektion, die am häufigsten durch Herpes-simplex-Virus Typ 1 (HSV-1) verursacht wird, obwohl sie auch durch HSV-2 verursacht werden kann. Die Infektion befindet sich sehr oft auf den Lippen, obwohl sie gelegentlich im Bereich der Nase, der Wangen oder der Finger auftreten kann., Seltener erscheint es im Mund, aber nur am Zahnfleisch oder am harten Gaumen, niemals an den Weichteilen im Mund.
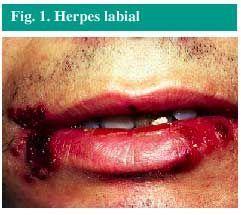
Abb. 1. Fieberbläschen
Die Infektion tritt normalerweise innerhalb von 20 Tagen nach der Infektion auf und ihre Hauptsymptome sind:
kleine Vesikel (Abb. 2), mit Flüssigkeit gefüllt, über einen erhöhten, roten und schmerzhaften Bereich der Haut.
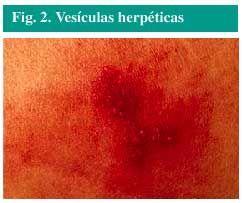
Abb. 2., Herpesbläschen
1 oder 2 Tage vor dem Hautausschlag gibt es normalerweise Schmerzen oder Juckreiz in der Gegend, die als Prodrom bezeichnet wird.
die übliche Dauer beträgt 7-10 Tage. Wenn die Vesikel austrocknen, bildet sich eine gelbliche Kruste, die schließlich abfällt und einen rosa Hautbereich hinterlässt, der die Narbe heilt.
Infektionsformen und Prävention
Die Infektion erfolgt in der Regel direkt von einer anderen Person mit einer aktiven Verletzung. Das Teilen von Küchenutensilien, Rasierern und Handtüchern kann die Infektion verbreiten., Fieberbläschen scheinen in Familien konzentriert zu sein, daher besteht ein höheres Risiko für Fieberbläschen, wenn ein Familienmitglied eine aktive Infektion hat.
direkter Haut-zu-Haut-Kontakt ist oft die häufigste Form der Infektion. Das Herpes-simplex-Virus kann auch ohne das Vorhandensein der Vesikel übertragen werden, obwohl das maximale Infektionsrisiko zwischen dem Zeitpunkt des Auftretens der Vesikel und der Phase der Schorf und vollständige Heilung liegt.,
nach einer ersten Episode von Fieberbläschen ruht das Virus in den Nervenzellen der Haut und kann wieder als aktive Infektion an derselben Stelle oder sehr nahe am Original auftreten. Fieber, Menstruation und Sonneneinstrahlung können Auslöser für eine neue Episode von Fieberbläschen sein.,
wenn Sie an Fieberbläschen leiden, vermeiden Sie den Kontakt mit Kindern, Menschen mit Ekzemen oder Menschen mit Immunsuppressiva (mit Krankheiten wie Krebs, AIDS oder einer Organtransplantation), bei denen die Infektion schwerwiegender werden kann.
Einige wichtige Maßnahmen, um die Ausbreitung von Fieberbläschen zu verhindern, die Ausbreitung von Infektionen auf andere Körperteile und die Ausbreitung auf andere Menschen zu verhindern, sind:
Vermeiden Sie Küssen und direkten Kontakt mit der Haut von Menschen, die aktive Fieberbläschen haben., Vermeiden Sie es, Essen oder Getränke mit anderen zu teilen. Das Virus kann sich ausbreiten, solange sich flüssige Sekretion in den Vesikeln befindet.
Waschen Sie Ihre Hände sorgfältig, bevor Sie jemand anderen berühren, wenn Sie Fieberbläschen haben.
achten Sie darauf, andere Körperteile zu berühren. Die Augen und Genitalien reagieren besonders empfindlich auf die Ausbreitung des Virus.
Vermeiden Sie Situationen, die eine Episode von Fieberbläschen wie Kälte und Sonne auslösen können.,
die Verwendung von Sonnenschutzmitteln auf Lippen und Gesicht vor längerer Sonneneinstrahlung, sowohl im Sommer als auch im Winter, beugt Fieberbläschen vor.
Oral – / Geschlechtsverkehr kann Infektionen von einem Ort zum anderen übertragen, daher sollten Sie auf diese Art von Geschlechtsverkehr verzichten, während es aktive Fieberbläschen gibt.
Die Verwendung von Kondomen hilft, die Ausbreitung der Infektion zu reduzieren, beseitigt sie jedoch nicht vollständig, da das Virus auch ohne sichtbare aktive Läsionen übertragen werden kann.,
Behandlung
Bei den meisten Erwachsenen und insbesondere bei Kindern heilen Fieberbläschen in der Regel ohne Behandlung in einem Zeitraum von 7 bis 10 Tagen.
Die Behandlung von Fieberbläschen basiert auf der Verwendung antiviraler Mittel, wobei Acyclovir, Famciclovir, Penciclovir und Valaciclovir am häufigsten verwendet werden. Die Verwendung dieses Medikaments scheint die Dauer von Fieberbläschen zu verkürzen, scheint aber kein Wiederauftreten zu verhindern.,
Fieberbläschen Selbstpflege
im Allgemeinen heilen Fieberbläschen, wie bereits erwähnt, allein und ohne Behandlung, aber in der Zwischenzeit können die folgenden Maßnahmen ergriffen werden, um Beschwerden zu lindern:
Werbung pharmazeutische Spezialitäten, die mit Aciclovir 5% topischer Anwendung formuliert sind, obwohl sie die Heilung nicht beschleunigen, sind sie nützlich, um Juckreiz, Stechen und Kribbeln durch Fieberbläschen lokal zu lindern.,
rezeptfreie Schmerzmittel wie Acetylsalicylsäure, Paracetamol oder Ibuprofen können bei der Schmerzlinderung hilfreich sein.
Das Auftragen von Eis auf die Vesikel lindert Schmerzen.
Vermeiden Sie es, die Vesikel zu berühren, zu kneifen oder zu platzen.
HERPES GENITALIS
Herpes genitalis ist eine sexuell übertragbare Krankheit (STD), die durch Herpes-simplex-Virus Typ 1 (HSV-1) und Typ 2 (HSV-2) verursacht wird. Die meisten Personen haben keine oder nur minimale Anzeichen oder Symptome einer HSV-1-oder HSV-2-Infektion., Bei Symptomen ist das Auftreten eines oder mehrerer Vesikel an den inneren Genitalien (Vagina, Gebärmutterhals), äußeren (Vulva, Penis, Hodensack, Hoden), Rektum und Anus sowie im Gesäß-und Oberschenkelbereich typisch.
Die Vesikel brechen, was zu empfindlichen Geschwüren führt, deren Heilung in einer ersten Episode zwei bis vier Wochen dauert. Es ist auch typisch für die nächste Episode, die Wochen oder Monate später erscheint, aber es ist fast immer weniger ernst und kürzer als die erste., Obwohl die Infektion auf unbestimmte Zeit im Körper verbleibt, nimmt die Anzahl der Episoden mit der Zeit tendenziell ab.
Epidemiologie von Herpes genitalis
Herpes genitalis-Infektion ist in den Vereinigten Staaten verbreitet, wo mindestens 45 Millionen Menschen über 12 Jahre oder 1 von 5 Jugendlichen und Erwachsenen infiziert sind. Eine HSV-2-Infektion tritt häufiger bei Frauen auf, da 1 von 4 Frauen im Vergleich zu Männern infiziert ist (eine von 5).
Wege und Formen der Infektion
die meisten Herpes genitalis wird durch HSV-2 verursacht., Personen werden fast immer während des Geschlechtsverkehrs mit jemandem mit HSV-2 infiziert, der eine genitale HSV-2-Infektion hat, aber möglicherweise nicht weiß, dass sie infiziert sind und keine sichtbaren Hautläsionen haben.
HSV-1 kann Herpes genitalis verursachen, aber häufiger verursacht es Infektionen des Mundes und der Lippen (Fieberbläschen). Genitale HSV-1-Infektion kann durch oral-genitalen oder genital-genitalen Kontakt mit einer Person verursacht werden, die eine HSV-1-Infektion hat., Ihre Episoden treten seltener auf als die durch eine HSV-2-Infektion hervorgerufenen.
Anzeichen und Symptome von Herpes genitalis
Die meisten mit HSV-2 infizierten Menschen sind sich ihrer Infektion nicht bewusst. Die Anzeichen und Symptome der ersten Episode sind normalerweise ziemlich ausgeprägt und treten normalerweise in den ersten zwei Wochen nach der Übertragung des Virus auf. Es ist typisch für Geschwüre, in einem Zeitraum von zwei bis vier Wochen zu heilen.,
andere Anzeichen und Symptome während dieser ersten Episode können ein zweiter Ausschlag von Vesikeln und grippeähnliche Symptome wie Fieber und vergrößerte Leistenknoten sein.
Die meisten Personen mit HSV-2-Infektion haben normalerweise keine Geschwüre. Sie können nur leichte Anzeichen und Symptome haben, die sie nicht auf die Infektion aufmerksam machen oder sie mit anderen Krankheiten verwechseln.,
Herpes genitalis Vesikel und Geschwüre wurden mit Insektenstichen, Pilzinfektionen, Abschürfungen und Verbrennungen durch Klinge oder Rasiermesser, Ringwurm der Leistengegend, Follikulitis und sogar Hämorrhoiden verwechselt.
Die meisten Menschen, bei denen eine erste Episode von Herpes genitalis diagnostiziert wurde, können im ersten Jahr (normalerweise 4 oder 5) mit mehreren anderen Episoden oder symptomatischen Rezidiven rechnen. Später, im Laufe der Zeit, neigen diese Rezidive dazu, ihre Häufigkeit zu reduzieren.,
Komplikationen
Herpes genitalis kann bei einigen Erwachsenen wiederkehrende schmerzhafte Genitalgeschwüre verursachen und bei Menschen mit geschwächtem Immunsystem eine Herpesvirus-Infektion schwerwiegend sein. Unabhängig von den Symptomen verursacht Herpes genitalis häufig psychischen Stress bei Menschen, die wissen, dass sie es sind infected.in hinaus kann Herpes genitalis lebensbedrohliche Infektionen bei Neugeborenen von Müttern mit Geschwüren zum Zeitpunkt der Geburt verursachen., Es ist wichtig für die Mutter, die Infektion während der Schwangerschaft zu vermeiden, da die erste Episode zu einem erhöhten Risiko der Übertragung der Infektion auf das Kind führt.
Herpes kann eine Rolle bei der Ausbreitung des humanen Immunschwächevirus (HIV) spielen, da es Menschen anfälliger für HIV-Infektionen und infektiöser für HIV-infizierte Personen machen kann.
Diagnose von Herpes genitalis
Anzeichen und Symptome im Zusammenhang mit HSV-2 sind sehr variabel., Wenn die Episode typisch ist, ist die klinische Diagnose relativ einfach.
der Standardtest für die Diagnose von Herpes besteht darin, in den ersten 48 Stunden nach Auftreten der Symptome eine Probe des Geschwürs zu erhalten. Nach 48 Stunden besteht die Gefahr eines falsch negativen Ergebnisses der Ernte, da das Geschwür bereits zu heilen begonnen hat und keine lebenden Viren darin vorhanden sind.
Blutuntersuchungen für HSV-1-oder HSV-2-Infektionsparameter können nützlich sein, ihre Ergebnisse sind jedoch nicht immer endgültig (Tabelle I)., Zwischen den Episoden kann eine HSV-Infektion sehr schwer zu diagnostizieren sein.

Behandlung von Herpes genitalis
Es gibt keine Behandlung, die Herpes heilt, da keiner das Virus aus dem Körper ausrotten kann. Antivirale Medikamente können jedoch Episoden während des Zeitraums, in dem der Patient das Medikament einnimmt, verkürzen und verhindern. Tabelle II listet Herpes genitalis-Behandlungen auf, die auf oralen Virostatika basieren.,
Prävention von Herpes genitalis
Erkrankungen des Genitalgeschwürs können sowohl bei Männern als auch bei Frauen auftreten, sowohl in den Genitalbereichen, die abgedeckt und daher durch das Kondom geschützt sind, als auch in den nicht bedeckten und daher nicht geschützten. Die korrekte und ständige Verwendung des Latexkondoms kann das Risiko von Herpes genitalis verringern, jedoch nur in den infizierten Bereichen, die vom Kondom bedeckt sind.,
Menschen mit Herpes genitalis sollten auf sexuelle Aktivitäten mit nicht infizierten Partnern verzichten, wenn Läsionen oder Symptome von Herpes vorliegen (obwohl es in Ermangelung von Symptomen oder Anzeichen auch möglich ist, den Sexualpartner zu infizieren).
Ein positiver Bluttest für HSV-2 bedeutet normalerweise, dass wahrscheinlich eine Herpesinfektion vorliegt; Ein positiver Bluttest für HSV-1 bedeutet jedoch, dass wahrscheinlich eine HSV-1-Infektion vorliegt, es kann sich jedoch um Herpes genitalis oder Fieberbläschen handeln.,
Abbildung 3 fasst die Vorsichtsmaßnahmen zusammen, die schwangere Frauen gegen Herpesinfektionen treffen sollten.

HERPES ZOSTER
Herpes zoster oder Zoster ist eine Virusinfektion, die durch dasselbe Virus verursacht wird, das Windpocken verursacht, das Varicella-Zoster-Virus (VZV). Jeder, der an Windpocken gelitten hat, kann Herpes zoster entwickeln. Das Virus bleibt in bestimmten Zellen der Nervenwurzeln des Körpers ruhend oder inaktiv und seine Reaktivierung bewirkt die Episode von Herpes zoster (Abb. 4)., Etwa 20% derjenigen, die Windpocken hatten, werden irgendwann in ihrem Leben Herpes zoster haben. Glücklicherweise bekommen die meisten dieser Menschen nur einmal Herpes zoster.

Abb. 3. Herpes in der Schwangerschaft
Es ist nicht klar, was das Virus stimuliert, bei gesunden Menschen zu reaktivieren oder aufzuwachen. Eine vorübergehende Schwäche des Immunsystems kann es dem Virus ermöglichen, sich zu vermehren und sich entlang der Nervenfasern zur Haut zu bewegen., Obwohl Kinder auch Herpes zoster haben können, ist es häufiger bei Menschen über 50 Jahren. Krankheit, Trauma und Stress können auch eine Episode von Herpes zoster auslösen.
zu den Krankheiten, die das Immunsystem schwächen, gehören Krebsarten wie Leukämie oder Lymphom und AIDS., Einige medizinische Behandlungen wie Chemotherapie oder Strahlentherapie gegen Krebs, Medikamente, die zur Verhinderung der Abstoßung transplantierter Organe verabreicht werden, sowie Kortikosteroide, die aus irgendeinem Grund lange eingenommen werden, können auch das Immunsystem schwächen.
Symptome von Herpes zoster
das erste Symptom von Herpes zoster ist Brennen, stechende Schmerzen oder exquisite Zärtlichkeit in einem Bereich der Haut, normalerweise nur auf einer Körperseite., Dieses Symptom kann ein bis drei Tage vor dem Auftreten des Hautausschlags in diesem Bereich auftreten. Es kann auch Fieber und Kopfschmerzen.
Der Ausschlag verwandelt sich schnell in Gruppen von Vesikeln, die denen von Windpocken sehr ähneln. Diese Vesikel oder Blasen halten zwei bis drei Wochen an. Der Inhalt der Vesikel ist zuerst klar, aber dann durch das Vorhandensein von Eiter oder Blut verdunkelt, bis sich eine Kruste bildet und sie zu heilen beginnen und verschwinden.,
normalerweise heilen die Vesikel ohne Narbenbildung, außer bei sehr schweren Infektionen, älteren Patienten, mit depressiver Immunität oder mit Superinfektion der Vesikel.
der Schmerz kann länger dauern und ist manchmal so intensiv, dass er die Verwendung von Schmerzmitteln zur Linderung erzwingt. Es ist möglich, aber selten, unter Schmerzen ohne Vesikel oder schmerzlose Vesikel zu leiden.
die häufigsten Stellen von Herpes zoster sind der Rumpf und das Gesäß, aber es kann im Gesicht erscheinen (Abb. 4), die Arme oder Beine, wenn die Nerven in diesen Bereichen betroffen sind.,

Abb. 4. Gesichts-Zoster
VZV kann nur auf Menschen übertragen werden, die keine Windpocken hatten und die normalerweise Windpocken haben, nicht Herpes zoster, der viel weniger ansteckend ist als Windpocken.
Menschen mit Herpes zoster können das Virus nur übertragen, wenn die Vesikel brechen., Neugeborene, ältere Menschen und Menschen mit verminderter Immunität haben ein maximales Risiko, Windpocken zu bekommen, die von jemandem mit Herpes zoster infiziert werden. Patienten mit Herpes zoster benötigen selten einen Krankenhausaufenthalt.
Herpes-Zoster-Komplikationen
Die häufigste Komplikation einer Herpes-Zoster-Episode ist die postherpetische Neuralgie, dh ständige oder periodische Schmerzen, sobald der Hautausschlag verheilt ist. Es kann Monate oder sogar Jahre dauern und ist häufiger bei älteren Menschen.,
Vesikel können von Bakterien superinfiziert werden und ihre Heilung verzögern. Wenn die Schmerzen und Rötungen zunehmen oder wiederkehren, weisen sie normalerweise auf eine bakterielle Superinfektion hin, und der Patient benötigt eine ergänzende antibiotische Behandlung.
Eine schwerwiegende, aber sehr seltene Komplikation, die praktisch nur bei Menschen mit Immunschwäche auftritt, ist die Ausbreitung von Herpes zoster auf den gesamten Körper oder die inneren Organe, die auch bei Windpocken auftreten kann.,die Diagnose von Herpes zoster basiert auf dem Auftreten und der Lokalisation der Vesikel, der Vorgeschichte früherer Schmerzen und Hautausschläge auf einer Körperseite.
ergänzende diagnostische Methoden sind die mikroskopische Untersuchung einer Gewebeprobe an der Basis der Gallenblase oder die Überweisung einer Probe der Gallenblase zur speziellen Kultur und Analyse an das Labor.
Behandlung
Herpes zoster heilt innerhalb weniger Wochen von selbst und tritt selten wieder auf., Topische Antiseptika (Jod) und kalte Kompressen sind nützlich, um die Vesikel so schnell wie möglich zu trocknen.
Bei früher Diagnose können antivirale Medikamente verwendet werden, um sowohl die Virusbreitung als auch die Dauer von Hautläsionen zu reduzieren. Sie werden routinemäßig bei schweren Fällen von Herpes zoster verabreicht, z. B. bei Augenbeteiligung oder ophthalmischem Herpes zoster (Ohh) und bei Patienten mit eingeschränkter Immunität. Je früher die Behandlung begonnen wird, desto besser.,
manchmal werden Kortikosteroide auch zusammen mit antiviralen Mitteln bei schweren Infektionen und zur Schmerzlinderung eingesetzt. Das Blockieren der Nerven mit Lokalanästhetika hilft auch bei der Schmerzlinderung.
postherpetische Neuralgie kann mit nächtlichen oralen Medikamenten und Tagesanalgetika behandelt werden. Einige trizyklische Antidepressiva und einige Antikonvulsiva wie Gabapentin können nützlich sein. Capsaicin Salbe, ein Extrakt aus Pfeffer, ist bei manchen Menschen nützlich., Diese Salbe wird drei-bis viermal täglich auf die schmerzenden Hautpartien aufgetragen und der Schmerz wird 1 bis 3 Wochen lang allmählich gelindert.
HERPES zoster
Herpes zoster oder Ramsay-Hunt-Syndrom Typ I ist eine häufige Komplikation von Herpes zoster bei Menschen, die zuvor Windpocken hatten und bei denen Schlafviren auf den Gesichtsnerven lokalisiert sind.
Es ist gekennzeichnet durch starke Ohrenschmerzen, einen Ausschlag um Ohr, Gesicht, Hals und Kopfhaut sowie Lähmungen der Gesichtsnerven., Es kann auch zu Hörverlust, Schwindel und Klingeln in den Ohren sowie zu Geschmacksverlust in der Zunge und Trockenheit der Mund-und Augenschleimhäute kommen.
obwohl in einigen Fällen keine Behandlung erforderlich ist, ist in der Regel die Verwendung antiviraler Mittel oder Kortikosteroide erforderlich. Schwindel kann mit Diazepam behandelt werden.
im Allgemeinen ist die Prognose gut, obwohl in einigen Fällen der Hörverlust dauerhaft sein kann, Schwindel Tage oder Wochen andauern kann und die Gesichtslähmung vorübergehend oder dauerhaft sein kann.,
ophthalmischer HERPES ZOSTER
ophthalmischer Herpes zoster (HZO) wird durch das Varicella-Zoster-Virus (VVZ) verursacht. Es betrifft die Haut um das Auge und manchmal das Auge selbst. Der Ausschlag in Form von typischen Vesikeln ist über der Stirn und um das Auge auf einer Seite des Gesichts lokalisiert. Normalerweise gibt es Schmerzen in der gleichen Gegend von ein paar Tagen vor dem Auftreten des Hautausschlags.
nichts kann getan werden, um HZO zu verhindern. Es ist selten bei Kindern und im Laufe der Jahre wird es häufiger. Es betrifft beide Geschlechter gleichermaßen., Menschen mit einer HZO-Episode hatten zuvor Windpocken oder waren in der Vergangenheit dem Virus ausgesetzt.
Die medizinische Diagnose ist angesichts der Merkmale und des Ortes des Hautausschlags relativ einfach, und in der Regel sind keine ergänzenden Untersuchungstests erforderlich, außer wenn Zweifel bestehen, ob es sich um eine Episode von echtem HZO oder Herpes simplex der Gesichtslokalisation handelt.
Das Auge ist in etwa 10% der Fälle betroffen, in denen normalerweise eine Konsultation mit dem Augenarzt für eine bestimmte Augenbehandlung erforderlich ist.,
Die Behandlung von HZO mit antiviralen Mitteln sollte so schnell wie möglich begonnen werden, um sowohl die Intensität der Symptome als auch ihre Dauer zu reduzieren. Ruhe ist wichtig, ebenso wie die Anwendung von kalten Kompressen zur Linderung von Schmerzen und Hautausschlag. Schmerzmittel wie Acetylsalicylsäure sind oft hilfreich bei der Schmerzlinderung.
Die Besserung der Symptome fällt mit dem Verschwinden des Hautausschlags zusammen und bei unkompliziertem HZO ist die Genesung in wenigen Wochen abgeschlossen, obwohl es bei älteren oder kranken Patienten länger dauern kann.,
HZO ist eine ansteckende Infektion, da VZV auf Personen übertragen werden kann, die keine Windpocken hatten. Insbesondere sollte der Kontakt mit schwangeren Frauen, schwerkranken Menschen mit Krebs oder AIDS und Kindern vermieden werden, obwohl diese Personen in einigen Fällen zum Schutz vor Infektionen geimpft werden können.,
postherpetische NEURALGIE
In den meisten Fällen verschwindet der Schmerz von Herpes zoster innerhalb weniger Wochen oder einiger Monate allmählich und die meisten Menschen, die eine Episode von Herpes zoster erlitten haben, werden ein Jahr nach dem Hautausschlag keine Schmerzen haben., Wenn der Schmerz jedoch nicht verschwindet, spricht man von postherpetischer Neuralgie (NPH)
vorbeugende Behandlung von NPH
Es gibt keine Behandlung, die die Entwicklung von NPH vollständig verhindert, aber es gibt mehrere Therapien, die das Risiko von NPH zu verringern scheinen:
antivirale Pharmakotherapie: Acyclovir, Brivudin, Cidofovir, Famciclovir, Foscarnet, Ganciclovir, Valaciclovir und Valganciclovir. Studien haben gezeigt, dass sie Schmerzen lindern und die Dauer von Herpes zoster verkürzen, so dass angenommen wird, dass sie die Wahrscheinlichkeit der Entwicklung von NPH verringern.,
Nervenblockade. Es besteht in der Injektion von Lokalanästhetika in verschiedene schmerzhafte Nerven. Es ist eher eine Therapie für etablierte NPH als eine vorbeugende Therapie.
trizyklische Antidepressiva. Insbesondere wurde in einer klinischen Studie gezeigt, dass Amitriptylin, das während der Hautausschlagsphase verabreicht wurde, das Risiko einer NPH-Entwicklung verringern kann.
alternative Therapien. Es gibt keine alternative Therapie, die in einer klinischen Studie gezeigt wurde, um die Entwicklung von NPH verhindern zu können.,
NPH-Risikofaktoren
Je älter Sie sind, desto wahrscheinlicher ist es, dass Sie Herpes zoster bekommen, und je älter Sie Herpes zoster bekommen, desto wahrscheinlicher ist es, dass Sie NPH bekommen.
Menschen mit Alkoholismus Neuropathie, Diabetes, fortgeschrittenem Alter, etc., sind eher NPH zu entwickeln.
Je schwerer und schmerzhafter der Herpes-Zoster-Ausschlag ist, desto höher ist die Wahrscheinlichkeit, NPH zu entwickeln.,
Symptomatik
Der Schmerz des NPH, obwohl von Patient zu Patient variabel und im Allgemeinen weniger intensiv als der des Herpes-Zoster-Hautausschlags, wird als akut oder stechend beschrieben, wie Brennen,Stromschlag usw.der schmerzhafte Bereich kann breiter sein und weiter vom Bereich des anfänglichen Hautausschlags entfernt sein. Es gibt normalerweise auch starken Juckreiz im schmerzhaften Bereich.
Menschen, die nach Herpes zoster NPH entwickeln, können aufgrund der Intensität der Schmerzen leichter Depressionen, Angstzustände und Schlafstörungen entwickeln.,
Einige Patienten entwickeln einen Verlust von Muskeltonus und Kraft im akuten Bereich als Folge einer Verletzung der Nerven, die den Muskeltonus im Bereich der Hautbläschen kontrollieren.
Behandlung von NPH
neben der eigenen Behandlung von Herpes zoster mit antiviralen Mitteln, Kortikosteroiden, Nervenblockaden und trizyklischen Antidepressiva kann eine spezifische Behandlung für NPH durchgeführt werden, wenn sie auftritt. Dies kann basieren auf:
topische Lidocain-Patches., Bis zu 3 Pflaster von der Größe der Hand eines Erwachsenen können über die schmerzende Stelle gelegt werden, um die Empfindlichkeit der verletzten Haut und der Hautnerven zu verringern. Sie werden 12 Stunden auf der Haut gehalten und weitere 12 Stunden unbehandelt gelassen. Die meisten Patienten bemerken ihre Auswirkungen in der ersten oder zweiten Woche.
Antikonvulsivum. Insbesondere, gabapentin und Carbamazepin.
trizyklische Antidepressiva. Insbesondere Amitriptylin, Nortriptylin, Desipramin und Doxepin., Neue Antidepressiva wie Fluoxetin, Paroxetin und Sertralin können ebenfalls nützlich sein, obwohl Studien gezeigt haben, dass sie zwar weniger Nebenwirkungen haben, aber weniger wirksam sind als trizyklische Antidepressiva.
Opiate. Insbesondere Oxycodon, Morphin und Methadon, die bei richtiger Anwendung und in festen Dosen und Zeitplänen in der Regel sehr wirksam und gut verträglich sind.
nicht-medikamentöse Therapien: Rehabilitationstherapien und psychologische Therapien wie Entspannungstherapie und Biofeedback; und TENS oder transkutane elektrische Nervenstimulation., *
BIBLIOGRAFÍA GENERAL
Anderson J, Dahlberg L. Sexualverhalten mit hohem Risiko in der Allgemeinbevölkerung. Ergebnisse einer nationalen Erhebung 1988-1990. Sex Transm Dis 1992;19:320-5.
Aral SO, Wasser JN. Wechselwirkungen zwischen HIV, anderen sexuell übertragbaren Krankheiten, sozioökonomischem Status und Armut bei Frauen. In: O ‚ Leary Ein, Jemmott LS, Herausgeber. Gefährdete Frauen: Probleme bei der Primärprävention von AIDS. New York: Plenum Press, 1995.
Zentren für die Kontrolle und Prävention von Krankheiten. Richtlinien zur Behandlung sexuell übertragbarer Krankheiten 2002. MMWR, 2002;51(RR-6).,
Zentren für die Kontrolle und Prävention von Krankheiten. Sexuell übertragbare Krankheit Überwachung. Atlanta: Department of Health and Human Service, 2003.
Laumann EO, Gagnon JH, Michael RT, Michaels S. Die Anzahl der Partner. De: Die Soziale Organisation der Sexualität: Sexuelle Praktiken in den Vereinigten Staaten. Chicago: University of Chicago Press, 1994.
Laumann EO, Gagnon JH, Michael RT, Michaels S. Sexuelle Netzwerken. De: Die Soziale Organisation der Sexualität: Sexuelle Praktiken in den Vereinigten Staaten. Chicago: University of Chicago Press, 1994.,
Moran JS, Aral SO, Jenkins WM, Peterman TA, Alexander ER. Die Auswirkungen sexuell übertragbarer Krankheiten auf die Minderheitenpopulationen in den USA. Bericht über die öffentliche Gesundheit 1989; 104: 560-5.
Seidman SN, Aral-SO. Rennen Differentiale in STD übertragung. Am J Public Health 1992 (Brief);82:1297.
