IMMUN VERMITTELTE HÄMOLYTISCHE ANÄMIE (IMHA)
![]()
IMMUN VERMITTELTE HÄMOLYTISCHE ANÄMIE oder „IMHA“
(FRÜHER BEKANNT ALS AUTOIMMUN HÄMOLYTISCHE ANÄMIE oder „AIHA“)
Immunvermittelte hämolytische Anämie („IMHA“) ist der Zustand, bei dem das körpereigene Immunsystem seine eigenen roten Blutkörperchen angreift und entfernt, was zu schwerer Anämie, einer ungesunden gelben Färbung der Gewebe, die als „Gelbsucht“ oder „Ikterus“ bezeichnet werden, sowie einer Reihe lebensbedrohlicher Komplikationen führt., Die Mortalität nähert sich 70%, daher ist ein aggressiver Ansatz erforderlich. Mehrere Bluttransfusionen und immunsuppressive Medikamente werden benötigt.

Rote Blutkörperchen sind mit Y-förmigen Antikörpern beschichtet, die sie zum Entfernen / Zerstören markieren
(Originalgrafik von marvistavet.,com)
TRETEN WIR ZURÜCK UND SCHAUEN UNS AN, WIE ROTE BLUTKÖRPERCHEN NORMALERWEISE AUS DEM KÖRPER ENTFERNT WERDEN
|
Rote Blutkörperchen haben eine natürliche Lebensdauer von der Freisetzung aus dem Knochenmark bis zum Ende ihrer sauerstoffführenden Tage, wenn sie zu steif werden, um sich durch die engen Kapillaren des Körpers zu bewegen., Eine rote Blutkörperche muss geschmeidig und flexibel sein, um an der Sauerstoffzufuhr und Kohlendioxidentfernung teilzunehmen, so dass der Körper, wenn die Zelle nicht mehr funktionsfähig ist, ein System hat, um sie zu zerstören und ihre Bestandteile zu recyceln. Wenn alte rote Blutkörperchen durch Milz, Leber und Knochenmark zirkulieren, werden sie aus dem Kreislauf gerissen und zerstört, ein Prozess, der als „extravaskuläre Hämolyse“ bezeichnet wird.“Ihr Eisen wird in Form eines gelben Pigments namens „Bilirubin“ zum Recycling in die Leber geschickt., Die Proteine in der Zelle werden in Aminosäuren zerlegt und für eine beliebige Anzahl von Dingen verwendet (Verbrennen als Brennstoff, Aufbau neuer Proteine usw.) Die Milz verwendet immunologische Hinweise auf der Oberfläche der roten Blutkörperchen, um zu bestimmen, welche Zellen aus dem Kreislauf gerissen werden. Auf diese Weise werden auch durch Infektionserreger parasitierte rote Blutkörperchen zusammen mit den geriatrischen roten Blutkörperchen aus dem Kreislauf entfernt. |
Rote Blutkörperchen durch die Kapillaren zirkuliert,. Wenn Gefäße so klein sind, die roten Blutkörperchen müssen flexibel sein, um es ohne Platzen durchzumachen., (Videocredit: BSC-CNS via YouTube.com) |
|
WAS PASSIERT, WÄHREND IMHA? Wenn das Immunsystem zu viele Zellen zur Entfernung markiert, beginnen ernsthafte Probleme.
Dies ist eine lebensbedrohliche Kaskade von Ereignissen, und tatsächlich wurde bei dieser Krankheit eine Mortalitätsrate von 20-80% (abhängig von der Studie) berichtet., |
|
|
In die Gelbsucht/icteric Haustier das weiße in den Augen gelb geworden sind. |
ZEICHEN, DIE SIE ZU HAUSE BEMERKEN Ihr Haustier ist offensichtlich schwach. Er oder sie hat keine Energie und hat das Interesse an Nahrung verloren., Urin ist dunkelorange oder vielleicht sogar braun. Das Zahnfleisch ist blass oder sogar gelb gefärbt, ebenso wie das Weiß der Augen. Es kann Fieber geben. Sie brachten Ihr Haustier (hoffentlich) zum Tierarzt, sobald klar war, dass etwas nicht stimmte. |
KLINISCHE BEFUNDE UND TESTERGEBNISSE
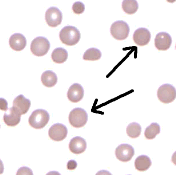
Um die Diagnose von IMHA zu erhalten, hat der Patient nicht nur hellgelbes Serum (siehe Grafik), sondern die Blutprobe zeigt spezielle rote Blutkörperchen namens“ Sphärozyten“, wenn sie unter dem Mikroskop untersucht wird., Ferner wird die intensive Anstrengung des Knochenmarks des Patienten, Ersatz-rote Blutkörperchen zu erzeugen, offensichtlich sein. Das Mark wird junge rote Blutkörperchen etwas vorzeitig aus Verzweiflung freisetzen und diese Zellen werden groß und von unterschiedlichem Grad an Rötung sein. Die Aktivität des Knochenmarks trägt oft in alle Blutzelllinien und es gibt typischerweise auch eine Erhöhung der weißen Blutkörperchenzahlen. In schweren Fällen können die Blutzellen eine „Autoagglutination“ zeigen, bei der sie spontan verklumpen (siehe unten)., Icterus mit Sphärozyten ist im Grunde alles, was zur Diagnose von IMHA benötigt wird, aber es können zusätzliche unterstützende Befunde beobachtet werden und es können weitere Tests auf Ursachen der Grunderkrankung empfohlen werden.
ZUR ÜBERPRÜFUNG:
|
SPHÄROZYTEN Sphärozyten sind spezielle rote Blutkörperchen, die produziert werden, wenn rote Blutkörperchen nicht vollständig von der Milz entfernt werden. Die Milzzelle „beißt“ nur einen Teil der roten Blutkörperchen ab und lässt den Rest zurück in den Kreislauf., Ein normales rotes Blutkörperchen ist beidseitig konkav und scheibenförmig. Es ist etwas blasser zentral als auf seinem Rand. Nachdem eine Portion abgebissen wurde, formt sie sich wieder zu einer kugelförmigeren Form mit einer dichteren roten Farbe. Das Vorhandensein von Sphärozyten zeigt an, dass rote Blutkörperchen zerstört werden. |
|
|
AUTOAGGLUTINATION In schweren Fällen von immun-vermittelten hämolytischen Anämie, immun-Zerstörung der roten Blutkörperchen ist so krass, dass die roten Blutkörperchen zusammenklumpen (weil Ihre Antikörper-Beschichtungen-stick zusammen), wenn ein Tropfen Blut auf einem Objektträger., Stellen Sie sich einen Blutstropfen vor, der keinen roten Fleck bildet, sondern einen gelben Fleck mit kleinen roten Klumpen darin. Dieser Befund ist besonders vorhersehbar.
|
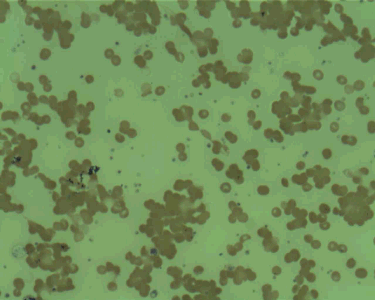 Unter dem Mikroskop bilden autoagglutinierende rote Blutkörperchen Unter dem Mikroskop bilden autoagglutinierende rote BlutkörperchenKlumpen. Normale rote Blutkörperchen erscheinen als verschiedene Zellen, aber es gibt nur sehr wenige in diesem Blutabstrich. (Fotokredit: Prof., Erhabor Osaro über wikimedia commons) |
LEUKEMOIDREAKTION
Klassisch ist bei IMHA die Stimulation des Knochenmarks so stark, dass selbst die weißen Blutkörperchenlinien (die sehr wenig damit zu tun haben krankheit, die aber auch im Knochenmark entlang der roten Blutkörperchen geboren werden und inkubieren) stimuliert werden. Dies führt zu weißen Blutkörperchen, die spektakulär hoch sind.,
ZUSÄTZLICHE HILFREICHE TESTS
COOMB-TEST (AUCH ALS „DIREKTER ANTIKÖRPERTEST“BEZEICHNET)
Wenn ein Patient anämisch, ikterisch ist, Sphärozyten (oder schlimmer noch Autoagglutination) auf einem Blutausstrich hat, ist es ziemlich offensichtlich, dass es eine immunvermittelte hämolytische Anämie gibt. Manchmal ist es jedoch nicht so offensichtlich und zusätzliche Tests sind erforderlich. Genau hier könnte der Coomb-Test verwendet werden.
Dies ist ein Test zur Identifizierung von Antikörpern, die Oberflächen roter Blutkörperchen beschichten., Wenn die Präsentation des Patienten mehrdeutig ist, kann der Coomb-Test ausgewählt werden, um zu bestätigen, dass die Anämie wirklich immunvermittelt ist und nicht das Ergebnis einer Blutung oder eines nicht immunvermittelten Ursprungs wie Zinktoxizität oder Zwiebel/Knoblauch-Toxizität.
Der Coomb-Test gibt es schon lange und ist nicht perfekt. Es kann bei Entzündungen oder Infektionskrankheiten (die zu einer harmlosen Anhaftung von Antikörpern an die Oberfläche roter Blutkörperchen führen können) oder bei einer vorherigen Bluttransfusion (letztendlich werden transfundierte rote Blutkörperchen aus dem Immunsystem entfernt) fälschlicherweise positiv sein., Trotz seiner Einschränkungen ist der Coomb-Test hilfreich, um die IMHA-Diagnose zu erhalten, wenn andere Befunde verwirrend sind.
SERUMLACTATSPIEGEL
Lactat oder Milchsäure ist das natürliche Nebenprodukt des anaeroben Stoffwechsels. Mit anderen Worten, wenn den Organen des Körpers Sauerstoff entzogen wird (z. B. weil nicht genügend funktionierende rote Blutkörperchen zirkulieren oder agglutinierte rote Blutkörperchen die Kapillaren verstopfen), wechseln die Organe zum anaeroben Stoffwechsel. Viel Laktat zirkuliert bedeutet, dass viel Gewebe nicht genug Sauerstoff hat und es ist ein schlechtes Zeichen., Es ist ein so schlechtes Zeichen, dass es verwendet werden kann, um Krankheitsüberlebende innerhalb der ersten Stunden nach dem Krankenhausaufenthalt vorherzusagen.
In einer Studie mit 173 Hunde mit IMHA (Holahan et al), nicht-überlebende hatten signifikant höhere laktatwerte bei der Präsentation im Vergleich zu überlebenden. Hunde, die in der Lage waren, den Serumlaktatspiegel innerhalb von 6 Stunden nach dem Krankenhausaufenthalt zu normalisieren, überlebten alle. Viele Krankenhäuser überwachen den Laktatspiegel bei IMHA-Patienten im Rahmen der regelmäßigen Beurteilung der Fähigkeit, Gewebe mit Sauerstoff zu versorgen.,
TEST AUF BLUTPARASITEN
In den meisten Hundeepisoden von IMHA kann keine zugrunde liegende Ursache gefunden werden, aber es ist immer noch einen Blick wert. Es gibt viele Blutparasiten, insbesondere durch Zecken übertragene Infektionen, die IMHA auslösen können. Der Parasit bindet sich an die roten Blutkörperchen und seine Strukturen werden vom Immunsystem nachgewiesen. Das Immunsystem greift den Parasiten an, greift aber leider auch die roten Blutkörperchen an. Parasiten wie Ehrlichia, Babesia und Anaplasma sollten ausgeschlossen werden. Wenn ein Blutparasit bestätigt wird, kann eine gezieltere Therapie durchgeführt werden.,
BEHANDLUNG UND ÜBERWACHUNG WÄHREND DER KRISE
Der Patient mit IMHA ist oft instabil. Wenn der Hämatokrit auf ein gefährlich niedriges Niveau gesunken ist, ist eine Bluttransfusion erforderlich und schnell. Es ist nicht ungewöhnlich, dass ein stark betroffener Patient viele Transfusionen benötigt. Allgemeine unterstützende Pflege ist erforderlich, um den Flüssigkeitshaushalt und die Ernährungsbedürfnisse des Patienten aufrechtzuerhalten. Am wichtigsten ist, dass die Hämolyse gestoppt werden muss, indem die grassierende Zerstörung roter Blutkörperchen durch das Immunsystem unterdrückt und Thromboembolien verhindert werden müssen. Wir werden diese Aspekte der Therapie überprüfen.,
|
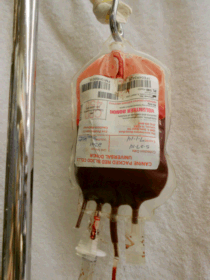
TRANSFUSION Kompatibles Blut kann gut 3-4 Wochen im Körper des Empfängers dauern. Gut abgestimmtes Vollblut oder gepackte rote Blutkörperchen (eine Einheit Vollblut, bei der das Plasma größtenteils entfernt wird und nur eine konzentrierte Lösung roter Blutkörperchen zurückbleibt) können länger dauern. Das Problem bei IMHA ist natürlich, dass sogar die eigenen roten Blutkörperchen des Patienten zerstört werden, also welche Chance haben gespendete Zellen?, Cross Matching von roten Zellen ist ideal, kann aber angesichts der Hyperaktivität der Immunantwort des Patienten immer noch nicht zu einer guten Übereinstimmung führen. Aus diesem Grund ist es nicht ungewöhnlich, dass mehrere Transfusionen notwendigerweise bei der Behandlung dieses Zustands auftreten. |
|
IMMUNSUPPRESSION
Kortikosteroidhormone in sehr hohen Dosen sind der Eckpfeiler der Immunsuppression. Prednison und Dexamethason sind die beliebtesten Medikamente ausgewählt. Diese Hormone sind direkt toxisch für Lymphozyten, die Zellen, die Antikörper produzieren. Wenn die roten Blutkörperchen des Patienten nicht mit Antikörpern überzogen sind, wurden sie nicht gezielt entfernt, sodass das Stoppen der Antikörperproduktion von größter Bedeutung ist., Ferner unterdrücken Kortikosteroidhormone auch die Aktivität der Retikuloendothelzellen, die für die Entfernung von antikörperbeschichteten roten Zellen verantwortlich sind.
Kortikosteroide können sehr gut die einzigen Immunsuppressiva sein, die der Patient benötigt. Das Problem ist, dass, wenn sie zu früh zurückgezogen werden, die Hämolyse von vorne beginnt. Der Patient wird wahrscheinlich Wochen oder Monate lang hohe Dosen von Kortikosteroiden einnehmen, bevor die Dosis verringert wird, und es wird regelmäßige Blutuntersuchungen geben., Erwarten Sie, dass Ihr Haustier einige 4 Monate lang eine Steroidtherapie benötigt; Viele müssen immer niedrig dosiert sein, um ein Wiederauftreten zu verhindern.
Kortikosteroide in hohen Dosen produzieren übermäßigen Durst, Neuverteilung von Körperfett, dünne Haut, Keuchen, Veranlagung für Harnwegsinfektionen und andere Anzeichen, die das Cushing-Syndrom darstellen. Dies ist eine unglückliche Folge der langfristigen Steroidgebrauch, aber im Fall von IMHA, gibt es keinen Weg um sie herum. Es ist wichtig, sich daran zu erinnern, dass die unerwünschten Steroideffekte abnehmen, wenn die Dosierung abnimmt.,
ZUSÄTZLICHE IMMUNSUPPRESSION
Wenn bei Kortikosteroiden überhaupt nur eine minimale Reaktion beobachtet wird, ist eine Supplementierung mit stärkeren Immunsuppressiva erforderlich. Das häufigste Medikament in diesem Fall ist Azathioprin. Dies ist eine sehr ernste Droge, die für schwere Krankheiten reserviert ist. Bitte folgen Sie dem obigen Link, um mehr über bestimmte Nebenwirkungen usw. zu erfahren.
Cyclosporin ist ein Immunmodulator, der in der Organtransplantationstechnologie populär gemacht wird., Es hat den Vorteil gegenüber den beiden oben genannten Medikamenten, dass es die Knochenmarkzellen nicht unterdrückt. Es war ein vielversprechendes Zusatzmedikament in der IMHA, kann aber für größere Hunde unerschwinglich teuer sein. Bitte klicken Sie auf den Link zu unserer Apotheke Bibliothek für Details über Nebenwirkungen Potenzial.
Mycophenolatmofetil ist ein weiteres aufkommendes Immunsuppressivum, das möglicherweise verschrieben wird. Die Ziele dieser zusätzlichen Medikamente sind ähnlich: zusätzliche Immunsuppression zur Verfügung zu stellen und die notwendige Dosis von Steroid zu reduzieren, so die Steroid Nebenwirkungen zu mildern.,
Seien Sie nicht überrascht, wenn Ihr Tierarzt fügt ein zweites Medikament, um das Prednisolon oder Dexamethason und erwarten Monate der Therapie erforderlich sein.
IMHA hat eine Rezidivrate von 11-15%.
PRÄVENTION THROMBOEMBOLISCHER ERKRANKUNGEN
Diese besondere Komplikation ist die häufigste Todesursache für Hunde mit IMHA (zwischen 30-80% der Hunde, die an IMHA sterben, sterben an thromboembolischen Erkrankungen)., Ein „Thrombus“ ist ein großes Blutgerinnsel, das ein Blutgefäß verschließt. Das Gefäß soll „thrombosiert“ sein.““Embolie“ bezieht sich auf kleinere Blutgerinnsel, die die Oberfläche eines größeren Thrombus ausspucken. Diese Mini-Gerinnsel wandern und verschließen kleinere Gefäße, wodurch die Durchblutung gestört wird. Die Entzündungsreaktion, die normalerweise zur Auflösung von irrenden Blutgerinnseln auftritt, kann katastrophal sein, wenn die embolischen Ereignisse im ganzen Körper auftreten.
Obwohl allgemein vereinbart ist, dass der IMHA-Patient antikoaguliert werden muss, ist kein endgültiges Arzneimittelprotokoll dafür entstanden., Heparin ist ein natürliches Protein, das durch Injektion oder durch kontinuierlichen Tropf verabreicht werden kann. Der Trick besteht darin, den bereits anämischen Patienten vor Blutungen zu bewahren, sobald die Gerinnungsmechanismen gestört sind. Eine reinere Form von Heparin namens „niedermolekulares Heparin“ scheint eine Verbesserung darzustellen, aber diese Form von Heparin ist wesentlich teurer und kann unpraktisch sein.
Ein weiterer Ansatz zur Antikoagulation besteht darin, die Thrombozytenfunktion durch Verwendung niedriger Aspirin-Dosen zu blockieren., Das Problem mit Aspirin besteht darin, eine Dosis zu erhalten, die Blutplättchen inaktiviert, ohne auch das Risiko einer Ulzeration des Gastrointestinaltrakts zu erhöhen, da Aspirin und Kortikosteroide im Allgemeinen nicht kompatibel sind. Ein neueres Medikament namens Clopidogrel hat sich als Alternative herausgestellt, aber keines dieser Medikamente (die Heparine, nicht die Thrombozytenblocker) hat gezeigt, dass es die Überlebensrate definitiv verbessert.,
SONSTIGE THERAPIE
Die humane Gammaglobulintransfusion ist eine Behandlung, die Patienten vorbehalten ist, für die traditionellere Methoden der Immunsuppression unwirksam waren. Der Gammaglobulinanteil von Blutproteinen umfasst zirkulierende Antikörper. Diese Antikörper binden die Retikuolo-Endothelzellrezeptoren, die normalerweise antikörperbeschichtete rote Blutkörperchen binden würden. Dies verhindert, dass die antikörperbeschichteten roten Blutkörperchen aus dem Kreislauf entfernt werden., Die humane Gammaglobulintherapie scheint das kurzfristige Überleben in einer Krise zu verbessern, aber leider ist die Verfügbarkeit des Produkts begrenzt und es ist sehr teuer.
WARUM IST DAS DEINEM HAUSTIER PASSIERT?
Wenn etwas so Bedrohliches wie eine schwere Krankheit auftritt, ist es natürlich zu fragen, warum es aufgetreten ist. Wenn der Patient ein Hund ist, besteht leider eine gute Chance, dass diese Frage nicht beantwortet wird. Abhängig von der Studie haben 60-75% der IMHA-Fälle keine offensichtlichen Ursachen.
In einigen Fällen gibt es jedoch ein zugrunde liegendes Problem: etwas, das die Reaktion ausgelöst hat., Ein Medikament kann eine Reaktion auslösen, die das Immunsystem stimuliert und letztendlich eine Art Membranprotein der roten Blutkörperchen nachahmt. Das Immunsystem sucht nicht nur nach dem Medikament, sondern auch nach Proteinen, die dem Medikament sehr ähnlich sind, und unschuldige rote Blutkörperchen werden folglich zerstört.
Medikamente sind nicht die einzigen solchen Reize; Krebserkrankungen können genau die gleiche Reaktion stimulieren (insbesondere Hämangiosarkom).
Parasiten der Roten Blutkörperchen schaffen eine ähnliche Situation, wie erwähnt, außer das Immunsystem zielt darauf ab, infizierte rote Blutkörperchen zu zerstören., Das Problem ist, dass es überstimuliert wird und auch die normalen Zellen angreift.
Es gibt einige Gedanken, dass Impfung IMHA auslösen kann, aber Berichte waren widersprüchlich. Die mögliche Beziehung zwischen der jüngsten Impfung und der IMHA-Entwicklung ist einer der Faktoren, die dazu geführt haben, dass die meisten Universitäten alle 3 Jahre einen Zeitplan für den Standard-DHLPP-Impfstoff für Hunde anstelle des traditionellen Jahresplans einhalten. Die Rolle der Impfung als Auslöser für diesen Zustand bleibt umstritten, da einige Studien einen Zusammenhang mit der jüngsten Impfung zeigen und andere keinen., Die Impfung beinhaltet jedoch eine Immunstimulation, die möglicherweise zu vermeiden ist. Erkundigen Sie sich bei Ihrem Tierarzt, wie Sie mit zukünftigen Impfungen vorgehen sollen.
|
Cocker Spaniel |
Standard Poodle |
Old English Sheepdog |
Irish Setter |
Rassen prädisponiert für die Entwicklung von IMHA gehören: cocker Spaniel, Pudel, Old English Sheepdog, und Irish setter.
Bei Katzen hat IMHA im Allgemeinen einen von zwei Ursachen: Infektion mit dem Katzenleukämie-Virus oder Infektion mit einem roten Blutkörperchenparasiten namens Mycoplasma hemofelis. Die zugrunde liegende Ursache sollte zusätzlich zur immunsuppressiven Therapie gezielt gesucht und behandelt werden.
KOMPLIKATIONEN VON IMHA
Die 2002 durchgeführte Studie von dres., Anthony Carr, David Panciera und Linda Kidd von der University of Wisconsin School of Veterinary Medicine überprüften 72 Hunde mit IMHA auf der Suche nach Trends. Hier sind ihre Ergebnisse:
- Die einzige prädisponierte Rasse, die sie fanden, war der Cocker Spaniel.
- die Meisten Patienten waren weiblich.
- Das Durchschnittsalter betrug 6,8 Jahre.
- Der Zeitpunkt der Impfung war nicht mit der Entwicklung von IMHA verbunden.
- 94% der Fälle hatten Sphärozyten auf ihren Blutabstrichen.
- 42% zeigten eine autoagglutination.
- 70% hatten auch niedrige Thrombozytenzahl.
- 77% waren Direkt Coombs ‚ positiv.,
- 58% standen im Verdacht, eine disseminierte intravaskuläre Koagulation zu haben.
- 55% mindestens eine Bluttransfusion erforderlich.
- Die Sterblichkeitsrate betrug 58%.
- Von denen, die starben, hatten 80% Thromboembolien bei Nekropsie (Autopsie).
Prognostische Faktoren für Mortalität und Thromboembolie bei immunvermittelter hämolytischer Anämie bei Hunden. A. P. Carr, D. Panciera, L. Kidd. Journal of Veterinary Internal Medicine. 2002; 16: 504-509.,
eine Weitere Studie:
Die Studie von 2005 der Suche nach trends, die von dres. Tristan Weinkle, Sharon Center, John Randolph, Stephen Barr und Hollis Erb an der Cornell University, überprüft 151 Hunde mit IMHA. Sie fanden heraus:
- Cockers spaniels und Miniaturschnauzer waren beide überrepräsentiert (dh sie fühlten sich prädisponiert). Diese Rassen zeigten jedoch die gleiche Sterblichkeitsrate wie andere Rassen.
- Unspayed weibliche Hunde waren überrepräsentiert.,
- Kastrierte männliche Hunde waren häufiger betroffen als nicht kastrierte männliche Hunde (die Frage, ob männliche Hormone eine schützende Wirkung haben könnten).
- Die Überlebenschance wurde durch die Zugabe von Aspirin zum Behandlungsprotokoll, insbesondere in Kombination mit Azathioprin, signifikant erhöht.
- Es wurden keine ausreichenden Impfinformationen für genügend Patienten erhalten, um den Zusammenhang mit der Impfung zu kommentieren.
- 89% der betroffenen Hunde zeigten Sphärozyten auf ihren Blutabstrichen.
- 78% zeigten eine autoagglutination.,
- 70% der Patienten benötigten mindestens eine Bluttransfusion.
- Von den 151 untersuchten Hunden überlebten 76%, 9% starben und 15% wurden eingeschläfert. Überlebende wurden durchschnittlich 6 Tage ins Krankenhaus eingeliefert. Nicht-Überlebende wurden durchschnittlich 4 Tage ins Krankenhaus eingeliefert.
- 100% der Hunde, die starben oder eingeschläfert wurden, zeigten Thromboembolien bei Nekropsie (Autopsie).
- Von den Hunden, die 60 Tage oder länger überlebt haben, erlitten 15% einen Rückfall. Die meisten Hunde, die mit Kortikosteroiden, Azathioprin und ultra-niedrig dosiertem Aspirin behandelt wurden, erlitten keinen Rückfall.,
Bewertung prognostischer Faktoren, Überlebensraten und Behandlungsprotokolle für immunvermittelte hämolytische Anämie bei Hunden: 151 Fälle (1993-2002). = = Weblinks = = * Offizielle Website des Vereins = = Einzelnachweise = = S. C. Barr, H. N. Erb. Zeitschrift der American Veterinary Medical Association. Band 226, Nr. 11, 1. Juni 2005. 1869-80.