Der Normalbereich für den intrakraniellen Druck (ICP) beträgt 5 – 15mmHg. Das durchschnittliche intrakranielle Volumen beträgt 1700 ml (bestehend aus dem Gehirn 1400 ml + CSF 150 ml + Blut 150 ml), mit Liquor Cerebrospinalis (CSF) Produktion um 500-600 ml pro Tag.,
Der Schädel ist ein starres Kompartiment, und die Monro-Kellie-Doktrin beschreibt eine Druck-Volumen-Beziehung, ein dynamisches Gleichgewicht zwischen Komponenten innerhalb des starren Schädelfachs:
intrakranial = VBrain + VCSF + VBlood
Um das Gehirn zu schützen, können das Blut-und Liquorvolumen als Primärschutz bestehen. Dieser Mechanismus kann jedoch mit großen Erhöhungen dieser Volumina überwunden werden.
Dieser Artikel beschreibt die Bedeutung der ICP-Überwachung und wie sie durchgeführt werden kann.,
Zerebraler Perfusionsdruck
Zerebraler Perfusionsdruck (CPP) treibt die Sauerstoffversorgung und den Metabolit-Transfer in Gehirngewebe an.
Das Gehirn kann den Blutfluss durch zerebrale Gefäßverengung oder-dilatation autoregulieren, um einen konstanten Fluss zu gewährleisten, der von Schwankungen des systemischen Blutdrucks isoliert ist*; Der zerebrale Perfusionsdruck wird durch mittleren arteriellen Druck minus intrakraniellen Druck berechnet.
CSF wird von Ependymzellen innerhalb des Plexus choroideus produziert und zirkuliert innerhalb des Ventrikelsystems, wobei es über Arachnoidalgranulationen resorbiert wird., Normalerweise besteht ein Gleichgewicht zwischen Liquorproduktion und – absorption, aber wenn diese Beziehung gestört ist, kann ein erhöhter ICP auftreten
*Dies ist der Mechanismus, der häufig aufgrund eines Kopftraumas verloren geht, was zu zerebraler Ischämie und neuronalem Tod führt (sekundäre Hirnverletzung)
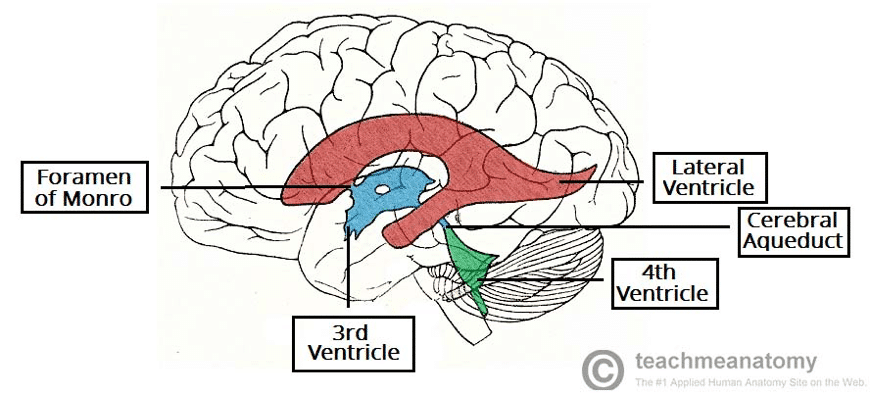 Abbildung 1-Die Anatomie des ventrikulären Systems
Abbildung 1-Die Anatomie des ventrikulären SystemsKlinische Merkmale
Die klinischen Merkmale eines erhöhten ICP verlaufen von der anfänglichen leichten unspezifische Symptome zu späten signifikanten Symptomen.,
Zu den früh einsetzenden Symptomen gehören morgendliche Kopfschmerzen (schlimmer bei Husten, Anstrengung oder Kopfbewegung), Erbrechen (ohne damit verbundene Übelkeit) und Lethargie oder veränderter psychischer Status.
Bei der Untersuchung können Augenparese, Papilloödem oder Pupillenunregelmäßigkeiten auftreten, einschließlich einseitiger Dilatation oder Pupillenlichtdefekte
Zu den späten Merkmalen gehören anhaltendes Erbrechen, Cushing-Triade*, Ophthalmoplegie und eventuelles Koma und Tod.,
* Cushings Triade besteht aus unregelmäßiger Atmung, Bradykardie und systolischer Hypertonie (mit breitem Pulsdruck)
Indikationen für die ICP-Überwachung
Während die ICP-Überwachung am häufigsten für die Behandlung von schweren Kopftraumata verwendet wird, erstreckt sich ihre Verwendung auch auf Liquor-Durchblutungsstörungen und kann entweder diagnostisch oder therapeutisch sein (durch Entfernen von Liquor zur Druckreduzierung).
Aktuelle Indikationen für die ICP-Überwachung sind traumatische Hirnverletzungen( TBI), Hydrozephalus oder Zustände mit hohem Risiko für die Entwicklung eines Hydrozephalus (z., raumgreifende Läsionen oder Subarachnoidalblutungen), idiopathische intrakranielle Hypertonie oder Reye-Syndrom
Kontraindikationen für die ICP-Überwachung umfassen Koagulopathien oder Antikoagulationsmedikamente, Kopfhautinfektionen oder Hirnabszesse.
Die Hauptkomplikationen nach dem Einsetzen des ICP-Monitors sind Infektionen (Meningitis, Ventrikulitis, Wundinfektion), intrakranielle Blutungen, Fehlfunktionen des Geräts oder Schwierigkeiten bei der Platzierung sowie ein ventrikulärer Kollaps (möglicherweise zu einem Tentorialbruch).,
Typen von ICP-Monitoren
Es gibt zwei grundlegende ICP-Monitortypen nur über ICP-Daten (allgemein als „Schrauben“ bekannt) oder ICP-Daten plus CSF-Daten. Die drei Haupttypen des ICP-Monitors sind der externe ventrikuläre Abfluss (EVD), der Subarachnoidalbolzen und der Epiduralbolzen (Abb. 2).
Diese Sonden können häufig auch zur Messung anderer physiologischer Parameter verwendet werden, einschließlich Temperatur, Laktat und pH.
Subarachnoidalbolzen
Der Subarachnoidalbolzen ist ein kleines und unauffälliges Gerät, das eine gute Wellenformauflösung von ICP ermöglicht., Es ist relativ einfach zu installieren und ist weniger invasiv als EVD.
Es gibt jedoch mehrere Einschränkungen, einschließlich fehlender therapeutischer Anwendungen, die nach der Installation nicht neu kalibriert werden können, und die Wandlerspitze wird behindert, wenn sie mit dem Gehirnparenchym in Kontakt kommt, sowie ein höheres Infektionsrisiko und mangelnde Diskriminierung von infratentorialem Druck.
Epiduralbolzen
Ein Epiduralbolzen hat auch die Einschränkung eines Mangels an therapeutischer Verwendung. Es hat auch eine ausgeprägtere Signaldämpfung, die den ICP oft unterschätzt., Es hat jedoch ein verringertes Infektionsrisiko, was dem Subarachnoidalsystem einen Vorteil verschafft.
Externer ventrikulärer Abfluss
Der externe ventrikuläre Abfluss (EVD), auch als flüssigkeitsgefüllte transduzierte Ventrikulostomie bezeichnet, ist die Goldstandard-Intervention für erhöhte ICP*
Seine Hauptvorteile umfassen zusätzliche Anwendungen für die therapeutische Aspiration von Liquor, die selten verschließen und kostengünstig, wenn auch schwer zu installieren sind. Zu den Einschränkungen gehören Infektionen (Ventrikulitis) und das Risiko einer Schädigung des darunter liegenden Hirnparenchyms.,
Sie werden am häufigsten in Kochers Punkt eingefügt, alternative Punkte für die EVD-Insertion sind jedoch Keen ’s point, Frazier‘ s point und Dandy ‚ s point
* Der globale Liquordruck wird besser durch den ventrikulären Druck reflektiert als durch den subduralen, extraduralen oder subarachnoidalen Druck
Das externe ventrikuläre Drainverfahren
Ein Schnitt sollte an Kochers Punkt vorgenommen werden (Abb. 3) und ein Gratloch an dieser Stelle gemacht. Öffnen Sie die Dura und führen Sie einen Katheter in das vordere Horn des lateralen Ventrikels ein; Liquor erscheint über Katheter.,
Tunnel weg von grat loch website posterolateral und naht in ort. Bestätigen Sie Ihre Platzierung mit CT-Bildgebung.
Befestigen Sie den Katheter an einem mit Kochsalzlösung gefüllten Schlauch ohne Druck, der mit einem nicht bündigen DMS-Wandler verbunden ist (dies misst den von CSF in den Ventrikeln übertragenen Druck). Nivellieren Sie den Wandler auf Null.
ICP-Überwachungswellenformen
Die aus der ICP-Überwachung erzeugten Wellenformen können verwendet werden, um die zugrunde liegende Pathologie abzuleiten. Die erzeugten Wellenformen sind in Tabelle 1 zusammengefasst.,v>Percussion
Table 1 – Waveforms characteristics from ICP monitoring
The height order of the wave phases on monitoring should be P1 > P2 > P3., Wenn P2 am höchsten ist, zeigt dies ein potenziell erhöhtes ICP an (Abb. 4).
Schlüsselpunkte
- Drücke über 20 mmHg stellen normalerweise den Schwellenwert zur Behandlung von erhöhtem ICP dar.
- Die häufigste ICP-Überwachungsanzeige ist schwerer TBI.
- Die drei Hauptinterventionen für die ICP-Überwachung sind der externe ventrikuläre Drain, der Subarachnoidalbolzen und der Epiduralbolzen.
- Monitore werden normalerweise an Kochers Stelle eingefügt.
- Die ICP-Überwachung muss von geschulten Fachleuten überwacht werden, wobei die Kalibrierung und der Schlauch regelmäßig überprüft werden.
