Original-Editor – Sazia Queyam
Top-Autoren – Sazia Queyam, Shaimaa Eldib, Kim Jackson, Nicole Hügeln und Rachael Lowe
Einleitung
Pudendal ( Lat. pudenda, mit der Bedeutung „äußere Genitalien“, abgeleitet von pudendum, im Sinne von „Teile zu schämen“.
Neuralgie (griechisches Neuron,“ Nerv “ + Algos,“ Schmerz“) ist Schmerz in der Verteilung eines Nervs oder Nerven.
Es ist ein chronischer neuropathischer Beckenschmerz, der von vielen Ärzten oft falsch diagnostiziert und unangemessen behandelt wird., Es tritt sowohl bei Männern als auch bei Frauen auf, obwohl Studien zeigen, dass etwa zwei Drittel der Erkrankten Frauen sind. Das primäre Symptom sind Schmerzen in den Genitalien oder im anal-rektalen Bereich und die immensen Beschwerden sind normalerweise schlimmer beim Sitzen. Der Schmerz neigt dazu, sich im Beckenbereich zu bewegen und kann auf einer oder beiden Körperseiten auftreten. Betroffene beschreiben den Schmerz als brennend, messerartig oder schmerzend, stechend, kneifend, verdreht und sogar Taubheitsgefühl.,v>
Sakral-und Pudendalplexus
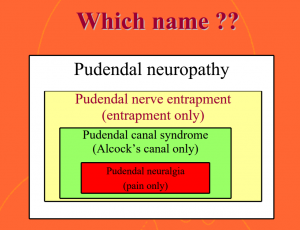
Pudendalneuralgie (PN): wird austauschbar mit „Pudendalnerveneinschluss“ verwendet, aber eine Übersichtsstudie aus dem Jahr 2009 ergab sowohl, dass „die Prävalenz von PN unbekannt ist und es scheint ein seltenes Ereignis zu sein“ und dass „es keine Beweise dafür gibt, dass das Vorhandensein dieses Syndroms mit einer Diagnose von Pudendalnerveneinschluss gleichgesetzt wird“, was bedeutet, dass es möglich ist, alle Symptome von Pudendalneuralgie (PN) Pudendalnervenverschluss (auch Pudendalneuralgie genannt) basierend auf den Kriterien, die 2006 in Nantes festgelegt wurden, ohne einen mitgerissenen Pudendalnerv zu haben.,
Pudendale Zustände – Eine Illustration
Klinisch relevante Anatomie
Der Nervus pudendale ist gepaart, dh es gibt zwei Nerven, einen links und einen rechts am Körper.
- Nervenwurzeln-S2-S4
- Sensorisch-innerviert die äußeren Genitalien beider Geschlechter und die Haut um den Anus, Analkanal und Perineum
- Motorisch-innerviert verschiedene Beckenmuskeln, den äußeren Harnröhrensphinkter und den äußeren Analsphinkter.,
- Autonom-trägt sympathische Nervenfasern auf die Haut der S2-S4 Dermatomregion.
Pudendalnervenverschluss auf verschiedenen Ebenen (Ischialwirbelsäule, sakrospinöses und sakrotuberöses Band, Alcock-Kanal) ist eine Ursache für behindernde, chronische und hartnäckige Beckenschmerzen, die äußerst variabel und komplex sind, da sie oft mit mehreren, verwirrenden funktionellen Symptomen verbunden sind.,
Pathophysiologie
Der genaue Mechanismus der Nervenfunktionsstörung und-schädigung hängt von seiner Ätiologie ab.
Es kann einseitig oder bilateral sein.
Ursachen sind Kompression, Dehnung, direktes Trauma und Strahlung. Pudendale Neuralgie ist eine funktionelle Einschließung, bei der Schmerzen während eines Kompressions-oder Dehnungsmanövers auftreten. Die Neuropathie verschlimmert sich durch sich wiederholende Mikrotraumata, die zu anhaltenden Schmerzen und Funktionsstörungen führen., Der Pudendalnerv wird beim Sitzen und Radfahren zusammengedrückt.
Eine Dehnung des Nervs durch Verstopfung und Geburt kann zu einer pudendalen Neuropathie führen. Fitnessübungen, Maschinen, Gewichtheben mit Kniebeugen, Beinpressen oder Karate mit Kickboxen und Inlineskaten sind ätiologische Faktoren. Jugendsportarten sind ein gemeinsamer Nenner, möglicherweise im Zusammenhang mit dem Knochenumbau der Ischialwirbelsäule. Das Fahren über unwegsame Straßen oder landwirtschaftliche Felder verursacht Vibrationstrauma., Fällt auf das Gesäß kann pudendale Neuralgie verursachen.
Klinisches Erscheinungsbild
Zu den klinischen Merkmalen gehören Beckenschmerzen beim Sitzen, die im Laufe des Tages zunehmen und im Stehen oder Liegen abnehmen, sexuelle Dysfunktion und Schwierigkeiten beim Wasserlassen und / oder Stuhlgang. Zur Bestätigung der pudendalen Neuralgie werden folgende Kriterien empfohlen. Die Schmerzempfindungen ähneln anderen Einschlussneuropathien.,
In den meisten Fällen beschreiben Patienten neuropathische Schmerzen-einen brennenden, kribbelnden oder betäubenden Schmerz -, der beim Sitzen schlimmer ist und beim Stehen oder Liegen weniger stark oder nicht vorhanden ist.
Anfangs können Schmerzen nur beim Sitzen auftreten, aber mit der Zeit werden die Schmerzen konstanter und werden durch Sitzen stark verschlimmert. Viele Patienten können das Sitzen überhaupt nicht tolerieren. Interessanterweise berichten Patienten normalerweise weniger Schmerzen, wenn sie auf einem Toilettensitz sitzen, ein Phänomen, von dem angenommen wird, dass es mit Druck auf die Ischialtuberositäten und nicht auf die Beckenbodenmuskulatur einhergeht., Der Schmerz wird normalerweise im Laufe des Tages immer schlimmer.
Diagnostische Verfahren
Pudendale Neuralgie kann sehr schwer zu diagnostizieren sein, da kein spezifischer Test vorliegt. Daher hängt die Diagnose dieses Zustands stark von einer ordnungsgemäßen Anamnese und körperlichen Untersuchung ab.
Von Robert Nantes definierte diagnostische Kriterien sind weit verbreitet., Es müssen fünf wesentliche Kriterien vorliegen:
- Schmerzen, die auf das Gebiet der Innervation des Nervus pudendal beschränkt sind
- Schmerzen, die während des Sitzens vorherrschen
- Schmerzen wecken den Patienten nicht aus dem Schlaf
- keine objektiven sensorischen Defekte
- ein positiver Effekt der anästhetischen Infiltration des Nervus pudendal
Objektiv bestimmen diese Kriterien die Grundfunktion eines Patienten zu Beginn der Behandlung. Sobald die Behandlung begonnen hat, kann dasselbe Instrument verwendet werden, um den Fortschritt und die Wirksamkeit der Behandlung zu bestimmen.,

Prof. Robert Gesäß-Kriterien für die Diagnose von Pudendal Neuralgie
die Körperliche Untersuchung konzentriert sich auf eine einfache pudendal neurologische Bewertung. Pinprick Sensation wird an jedem Zweig bilateral getestet: dorsaler Nerv (Klitoris und Eichel), perinealer Nerv (hintere Schamlippen und hinterer Hodensack) und unterer Analnerv (hintere perianale Haut). Hyperalgesie ist häufiger als Hypoalgesie. Ein normales Gefühl für Pinprick kann auch dann auftreten, wenn quantitative sensorische Tests abnormal sind., Der Druck wird auf den Nerv am Alcockkanal und medial auf die Ischialwirbelsäule ausgeübt, um Schmerzen, Blasen—oder Rektalsymptome-das Valleix-Phänomen-zu reproduzieren.,stal – Äste des Nervus pudendal
Outcome Measures
- Visual Analog Scale (VAS)
- McGill Pain Questionnaire(MPQ)
- DN4 (was für Douleur Neuropathique 4 steht)
- Short Pain Inventory-Short Form (BPI-sf)
Management / Interventions
Medical Management
3 haupttypen von Medikamenten bevorzugt nach Symptomen, die behandelt werden müssen:
- Muskelrelaxantien
- Analgetika
- Antikonvulsiva
Invasive Eingriffe
Diese werden von erfahrenen Praktikern durchgeführt.,
- Pudendal Nerve Release Operation. Ein mitgerissener Pudendalnerv kann durch 3 verschiedene Arten von Operationen angesprochen werden:
- Trans-ischio-rektal (TIR)
- Trans-gluteal (TG)
- Trans-perineal (TP) In einigen Fällen können Patienten postoperative Schmerzen haben. In dieser Situation spielt die Physiotherapie eine große Rolle bei der Genesung.,
- Botox / Botulinumtoxin Typ A Injektionen
- Gepulste Radiofrequenzbehandlung des Nervus pudendale, Sakralnervenwurzeln oder sakroiliakale Gelenke
- Cortisoninjektionen
- Aktivierte Thrombozytenextraktinjektionen (PRP-thrombozytenreiches Plasma)
- Hyaluronsäure-Injektionen
- Neuromodulation mit implantierbaren Elektroden
Das klinische Management hängt von der Ursache der Belastung des Nervs ab. Wenn die Ursache nicht offensichtlich ist, wird den Patienten geraten, zunächst die am wenigsten invasiven und am wenigsten riskanten Therapien auszuprobieren.
Nicht-invasive oder konservative Therapie
Physiotherapie
Langfristiges Ziel ist es, schmerzfrei zu sein und die Lebensqualität zu verbessern.
Eine physiotherapeutische Bewertung umfasst eine Bewegungsbewertung, die schlechte Bewegungsmuster identifiziert, die zu den Symptomen beitragen. Oft beinhaltet die Bewertung auch eine sanfte innere Beurteilung Ihrer Beckenmuskulatur., Dies gibt Ihnen Informationen über die Fähigkeit der Muskeln, sich zusammenzuziehen und zu entspannen.
Die Behandlung umfasst:
- Erklärung der Schmerzmechanismen in Bezug auf den Fall des Patienten
- Korrektur der Körpermechanik, Änderung der Position oder Aktivität
- interne manuelle Therapie zur Erleichterung einer gesunden Muskelkontraktion und Entspannung (falls zutreffend).
Entspannungsübungen für den Beckenboden sind die am meisten bevorzugte Strategie von Physiotherapeuten, die sich auf Beckenbodenfunktionsstörungen und-störungen spezialisiert haben., Eine Forschungsstudie, die von Peter Doran und Michel Coppetiers, zwei Physiotherapeuten in Australien, abgeschlossen wurde, berichtete über ein Protokoll zur Behandlung des Beckengürtels wegen pudendaler Nervenbeteiligung. Sie hatten guten Erfolg mit einer kleinen Gruppe von Patienten, die extern angetriebene Techniken zur Mobilisierung der sakro-iliakalen Gelenke verwendeten, wodurch die Spannung an den sakrotuberösen und sakrospinösen Bändern abnahm. Dies ist ein nicht-invasiver Ansatz, der in Betracht gezogen werden sollte, bevor aggressivere Ansätze versucht werden..,
Patientenselbstverwaltung: Der Patient sollte ein Kissen( Donut-oder C-förmig) verwenden, das die Ischialtuberositäten stützt, um den Beckenboden vom Sitz zu heben. Diese Unterstützung verringert den Druck auf die Beckenbodenmuskulatur und den Nervus pudendal. Vermeidung von Körperhaltungen oder Bewegungen, die Schmerzen auslösen.,
Übungen, die angespannten Pudendalnerv entspannen und vorübergehende Linderung bieten sind:
- Breite Beinbrücken
- Stehen rückwärts Bein hebt
- Seitlich liegende Hüftabduktion und-verlängerung
- Hüftverlängerung in der vierbeinigen Position
- Kobra Pose
- Bogenrücken
Die Wirksamkeit bestimmter Übungen oder Yoga-Asanas im Umgang mit chronischer Pudendalneuralgie ist ein unerforschtes Gebiet, das Forschung erfordert.,
Differentialdiagnose
- Geschlechtsneutrale Pathologien: Tarlov-Zysten, Coccygodynie, chronische Beckenschmerzen (CPP), Ischias, anhaltende Genitalerregungsstörung (PGAD).
- Bei Männern: Abakterielle chronische Prostatitis, Prostatodynie, idiopathische Proktalgie.
- Bei Frauen: Vulvodynie, Chronische Beckenschmerzen, Endometriose, Vaginismus.
Prognose
PN beeinflusst stark die Lebensqualität, hat aber keinen Einfluss auf die Lebenserwartung., Viele Betroffene berichten in medizinischen Foren und Community-Selbsthilfegruppen von Depressionen und unerbittlichen Beschwerden aufgrund von PN, die sich bei richtiger Diagnose und Behandlung allmählich verringerten.
Zusammenfassung
Pudendalneuralgie ist eine schmerzhafte neuropathische Erkrankung, an der das Dermatom des Nervus pudendal beteiligt ist. Es sollte bei Patienten vermutet werden, die über brennende Schmerzen in Klitoris/Penis, Vulva/Hodensack, Perineum und Rektum klagen. Die Schmerzen sind beim Sitzen stärker und werden durch Stehen gelindert oder verbessert. Der Beginn erfolgt normalerweise unmittelbar nach einer vaginalen Operation, einem Beckentrauma oder einer Geburt., Die folgenden Kriterien werden für die Diagnose der pudendalen Neuralgie verwendet. CT-geführte Pudendalnervenblöcke sind präziser als transvaginale Injektionen zur Diagnose. Anfängliche Therapien umfassen die Minimierung von Aktivitäten, die die Schmerz-und Schmerzmittel verschlimmern. Physikalische Therapie und Botox-Injektionen werden bei Patienten mit Beckenbodenspannung Myalgie identifiziert verwendet. Wenn konservative Behandlungen fehlschlagen, werden chirurgische Dekompressions-oder Schmerzblockierungsmethoden durchgeführt. Kenntnisse und bewährte Verfahren in diesem Bereich ändern sich rasant; Daher werden Änderungen in den Diagnose-und Behandlungsprotokollen erwartet.,
- Harper, Douglas. „Pudendum“. Online-Etymologie-Wörterbuch.
- ‚Trigeminusneuralgie‘, in Online-Etymologie-Wörterbuch
- Beco J, Matthews V. HOFFNUNG.
- Stav K, Dwyer PL, Roberts L. Pudendal neuralgia: Fakt oder Fiktion?. Geburtshilfliche & gynäkologische Untersuchung. 2009 Mär 1;64(3): 190-9.
- Thumas D, Leroi AM, Mauillon J, Müller JM, Benozio M, Denis P, Freger P. Pudendale Neuralgie: CT-geführte pudendale Nervenblocktechnik. Abdominale Bildgebung. 1999 May 1;24(3):309-12.,
- Relevante Anatomie des Nervus Pudendal und ätiologische Faktoren von pudendalen Neuropathien, PPT von Jacques Beco M. D.
- Calabrò RS, Gervasi G, Marino S, Mondo PN, Bramanti P. Falsch diagnostizierte chronische Beckenschmerzen: pudendale Neuralgie, die auf eine neuartige Anwendung von Palmitoylethanolamid anspricht. Schmerzmedizin. 2010 Apr 30;11(5):781-4.
- Master-Projekt von Courtney McKenna aus dem Department of Art as Applied to Medicine, Johns Hopkins University_ © 2012 Courtney McKenna Verfügbar https://www.youtube.com/watch?v=sz1LDExhitw
- Pudendal Nerve Palsy Radfahrer Verletzungen durch Dr., Nabil Ebraheim. Verfügbar unter:https://youtu.be/itJivQNHQPM
- Pathophysiologie-Pudendal neuralgia_painspa.co.uk
- Pérez-López FR, Hita-Contreras F. Management of pudendal neuralgia. Klimakterium. 2014 Dezember 1;17(6): 654-6.
- Labat JJ, Riant T, Robert R, Amarenco G, Lefaucheur JP, Rigaud J. Diagnostischen Kriterien für pudendal Neuralgie von pudendal Nerv-Einklemmung (Nantes-Kriterien). Neurourologie und Urodynamik. 2008 Apr 1;27(4):306-10.
- https://www.glowm.com/section_view/heading/Pudendal%20Neuralgia/item/691#r27
- Kriterien für diagnosis-Orpha.net
- Antolak SJ. Pudendale Neuralgie., Urogenitalschmerzen und Entzündungen 2008 (S. 39-56). Humana Press.
- 16.0 16.1 Benson JT, Griffis K. Pudendal Neuralgie, ein heftiger Schmerz-Syndrom. American journal of Geburtshilfe und Gynäkologie. 2005 May 1;192(5):1663-8.
- Charlotte W, Sebastian D, Viviane T, Luc B. Auswahlkriterien für die chirurgische Behandlung von pudendal neuralgia. Neurourologie und Urodynamik. 2017 März 1;36(3): 663-6.
- Rosenbaum TY, Owens A. ärztliche Fort-Bildung: die Rolle der Beckenboden physikalische Therapie in der Behandlung der Becken-und Genitalbereich Schmerz-bedingten sexuellen Dysfunktion (CME)., Das Journal der Sexualmedizin. 2008 Mär 1;5(3): 513-23.
- Pudendal Neuralgia-entropy-physio.com
- Eine Muskel-Skelett-Ansatz für Patienten mit pudendal neuralgia: a cohort study von Dornan, Peter R. 1; Coppieters, Michel W. 2
- Zusammenfassung Pudendal Neuralgie-GLOWM
