gastro-intestinale (GI) bloeding is een vaak voorkomend klinisch probleem dat vaak ziekenhuisopname vereist. Het kan variëren in graden, van massale levensbedreigende bloeding tot een langzaam, verraderlijk chronisch bloedverlies. De totale mortaliteit voor ernstige GI bloedingen is ongeveer 8 procent, maar dit aantal neemt af met de komst van superieure diagnostische technieken en nieuwere medische behandelingen. Veel bloedingsepisodes verdwijnen vanzelf, maar het is nog steeds noodzakelijk dat de plaats van de bloeding wordt bepaald., Een exacte diagnose kan een herhaling van bloedingen voorkomen en kan ons helpen toekomstige episodes effectiever te behandelen. Ook, het maken van een nauwkeurige diagnose kan een patiënt op de juiste wijze worden behandeld voor de onderliggende aandoening die het bloeden in de eerste plaats veroorzaakt.
Wat zijn de symptomen? 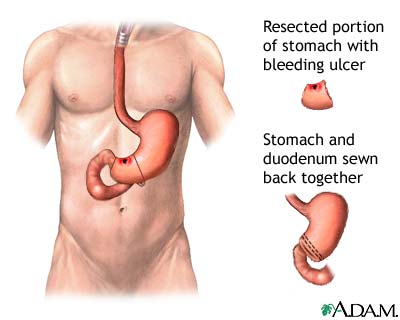
de symptomen van een GI-bloeding hangen af van de scherpte en de bron van het bloedverlies.
Mild, chronisch GI-bloedverlies kan geen actieve bloeding laten zien, maar kan nog steeds leiden tot bloedarmoede door ijzertekort., Veel van deze patiënten merken nooit bloedverlies, maar het gebeurt in kleine hoeveelheden met de stoelgang, zodat het niet merkbaar is. Bloed in de ontlasting kan vaak worden gedetecteerd door hemoccult testen (testen op bloed in uw ontlasting) tijdens een routine kantooronderzoek.
in ernstigere gevallen van chronische of acute bloedingen kunnen symptomen tekenen van bloedarmoede omvatten, zoals zwakte, bleekheid, duizeligheid, kortademigheid of angina pectoris. Meer voor de hand liggende bloeden kan aanwezig zijn met hematemesis (bloederig braaksel), die ofwel rood of donker en koffie-achtige uiterlijk kan zijn.,
bloed in de ontlasting kan helderrood, Bordeaux en gestold zijn, of zwart en teer van uiterlijk, afhankelijk van de locatie van de bloedingsbron. Een zwarte, teerachtige ontlasting (melena) duidt vaak op een bovenste GI bron van bloeden, hoewel het kan afkomstig zijn van de dunne darm of rechter dikke darm. Andere oorzaken van een zwarte ontlasting kan ijzer of inname van bismut (Pepto-Bismol). Hematochezia, of helder rood bloed kan worden gemengd met de ontlasting of na de stoelgang en betekent meestal een bloedende bron dicht bij de rectale opening., Dit is vaak te wijten aan aambeien; echter, je moet nooit aannemen rectale bloeden is te wijten aan aambeien. Aandoeningen zoals rectale kanker, poliepen, ulceraties, proctitis of infecties kunnen ook dit soort helder rood bloed veroorzaken.
Hoe wordt het gediagnosticeerd?
als het vermoeden bestaat dat de bloeding zich in het bovenste maagdarmkanaal bevindt, dan is een endoscopie van het bovenste deel van het maag-darmkanaal meestal de eerste stap. Dit is een flexibele video-endoscoop die door de mond en in de maag wordt doorgegeven terwijl de patiënt wordt verdoofd., Hiermee kan de arts de slokdarm, maag en twaalfvingerige darm onderzoeken op mogelijke bloedingsplaatsen. Als een plaats wordt gedetecteerd, kunnen therapeutische maatregelen worden gebruikt om het bloeden onder controle te houden. Bijvoorbeeld, een bloeden ulcus kan worden gecontroleerd met behulp van cautery, laser foto therapie, injectie therapie of tamponade.
als het vermoeden bestaat dat de bloeding zich in het onderste deel van het maagdarmkanaal of de dikke darm bevindt, wordt meestal een colonoscopie uitgevoerd. In een colonoscopie, een video colonoscoop wordt doorgegeven door het rectum en over de hele dikke darm, terwijl de patiënt wordt verdoofd.,
andere diagnostische methoden voor het opsporen van een bloedingsbron kunnen een nucleaire bloedingsscan, angiografie of barium GI-onderzoeken zijn.
in het geval van chronische, laaggradige of occulte bloedingen die tot bloedarmoede kunnen leiden, wordt het onderzoek naar de oorzaak van de bloeding meestal op poliklinische basis uitgevoerd. Over het algemeen bestaat dit uit een colonoscopie en/of bovenste endoscopie om te zoeken naar mogelijke bronnen van chronisch bloedverlies.
zodra de oorzaak van het bloedverlies is vastgesteld, kunnen passende aanbevelingen voor behandeling en behandeling worden gedaan.
Hoe wordt een GI-bloeding behandeld?,
als GI-bloeding zeer actief of ernstig van aard is, kan ziekenhuisopname nodig zijn. Shock kan optreden wanneer het bloedverlies ongeveer 40 procent van het bloedvolume nadert. Als er bewijs is van hypotensie (lage bloeddruk) of een snelle hartslag, duizeligheid of een licht gevoel in het hoofd, dan omvat de behandeling IV vloeistoffen en controle van het bloedbeeld, met bloedtransfusies gegeven, indien nodig.
terwijl u in het ziekenhuis bent, zal de patiënt nauwlettend worden gevolgd en zullen bepaalde geneesmiddelen worden gebruikt om de bloeding te stoppen., Daarnaast worden diagnostische tests uitgevoerd.
in sommige gevallen stopt de GI-bloeding spontaan.
als de bloeding aanhoudt, ondanks alle bovengenoemde therapeutische technieken, kan een operatie als laatste redmiddel noodzakelijk zijn.
Wat veroorzaakt GI-bloedingen?
de meest voorkomende oorzaak van een bloeding in het bovenste deel van het maagzuur is een ulceratie, hetzij in de twaalfvingerige darm (net voorbij de maag), in het maagslijmvlies zelf of in de slokdarm. Oesofageale varices, of spataderen, zijn meestal het resultaat van onderliggende chronische leverziekte zoals cirrose en deze kunnen vaak zeer snel bloeden., Een scheur op de kruising van de slokdarm en maag soms ook optreedt als gevolg van herhaald braken of kokhalzen. Bovendien, tumoren of kanker van de slokdarm of maag kan ook leiden tot bloeden.
factoren die bloedingen in het bovenste deel van het maag-darmkanaal kunnen verergeren zijn onder meer het gebruik van ontstekingsremmende geneesmiddelen (met name aspirine, andere geneesmiddelen tegen artritis), onderliggende chronische leverziekte, verdunning van het bloed van bepaalde geneesmiddelen zoals Coumadin, of onderliggende medische problemen zoals chronische nierziekte, hart-of longziekten.,
de meest voorkomende oorzaak van bloedingen in het onderste maagdarmkanaal of de dikke darm is diverticulose. Dit is goed voor meer dan 40 procent van deze gevallen. Als diverticulaire ziekte niet wordt gevonden, dan kan een patiënt een angiodysplasie die een klein bloedvat langs de dikke darm die soms kan snel bloeden of sijpelen chronisch hebben. Dikke darm kanker of dikke darm poliepen kunnen ook leiden tot lagere GI bloeden, evenals verschillende oorzaken voor colitis., Colitis is een ontsteking of ulceratie van de bekleding van de dikke darm die kan worden veroorzaakt door colitis ulcerosa, de ziekte van Crohn, bestraling, of slechte circulatie naar de dikke darm zelf.
