a szakirodalomban nagy ellentmondások és félreértések merültek fel a terhességre jellemző dermatózisok megvitatásakor. Számos különböző nevet használtak klinikailag hasonló rendellenességek meghatározására. Különböző osztályozásokat javasoltak azóta, hogy az első hozzájárulást Besnier írta 1904-ben (2.táblázat).19
2. táblázat.,Jaundice of pregnancy
Impetigo herpetiformis
Prurigo of pregnancy
Early onset prurigo of pregnancy
Papular dermatitis of pregnancy
Pruritic folliculitis of pregnancy
Polymorphic eruption of pregnancy
Polymorphic eruption of pregnancy (PEP) was first described by Lawley in 197920 as pruritic urticarial papules and plaques of pregnancy (PUPPP)., Mind a PEP, mind a Pupp olyan kifejezések, amelyeket felcserélhetően használnak, a PEP előnyben részesítése a jelenlegi irodalomban. A PEP a terhesség alatt egyedülálló dermatózisok közül a leggyakoribb, 160-ból 1 előfordulással. Az esetek hetvenöt-nyolcvanöt százaléka primigravidákban fordul elő, akik hirtelen viszkető megjelenést tapasztalnak a terhesség harmadik trimeszterében, leggyakrabban a terhesség 35-39.hetében vagy közvetlenül a szülés után.21 a kitörés kezdődik a has mentén striae distensae, kímélve a köldökzsinór és azonnali periumbilical terület (füge. 7 és 8).,22 ez ellentétben áll a pemphigoid gestationis-szel, amelyben az esetek többsége a köldökterületen keletkezik. PEP terjedhet a comb, fenék, végtagok, de Arc bevonása ritka. Ahogy a neve is sugallja, a bőr megnyilvánulásai meglehetősen változóak. Ezek közé tartoznak a hólyagos, célszerűek, gyűrűs vagy policiklusos papulák vagy plakkok, amelyek idővel összefolynak (füge. 9 és 10). Három kategóriát határoztak23: I. típus, urticariás papulák és plakkok; II. Típus, nonurticariás erythema, papulák vagy hólyagok; és III. típus, az I. és II. típusok kombinációja. a PEP oka nem ismert., Az egyik javasolt elmélet a bőr gyors nyújtása a terhesség késői szakaszában; ezt a hipotézist támasztja alá a kitörés kezdeti bemutatása a striae distensae mentén. A megnövekedett anyai és újszülött súlygyarapodás alátámasztja ezt az elméletet; ikerterhességekben nagyobb a PEP előfordulása.22, 24, 25
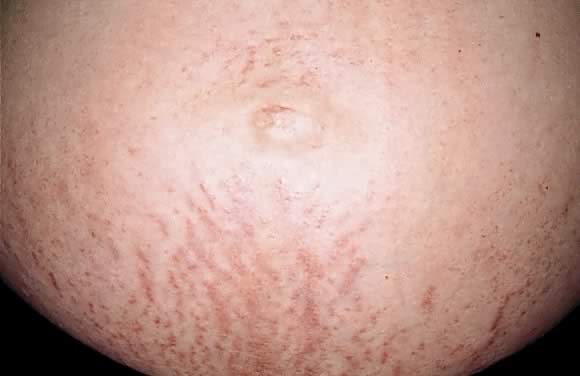 ábra. 7. A terhesség polimorf kitörése: erythemás papulák a striae distensae mentén.
ábra. 7. A terhesség polimorf kitörése: erythemás papulák a striae distensae mentén.
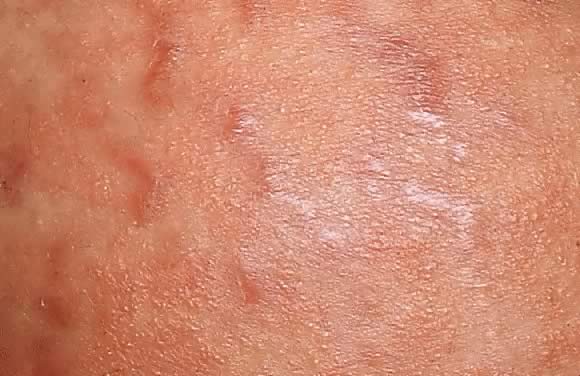 ábra. 8. A terhesség polimorf kitörése. Közeli kilátás füge., 7 az erythemás papulák bemutatása a striae distensae mentén.
ábra. 8. A terhesség polimorf kitörése. Közeli kilátás füge., 7 az erythemás papulák bemutatása a striae distensae mentén.
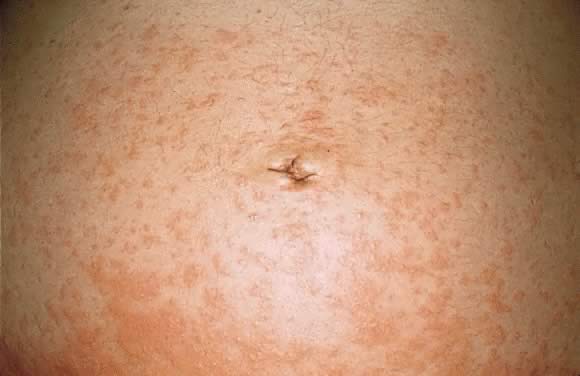 ábra. 9. A terhesség morfológiájának polimorf kitörése: urticariás papulák összeolvadása a hason.
ábra. 9. A terhesség morfológiájának polimorf kitörése: urticariás papulák összeolvadása a hason.
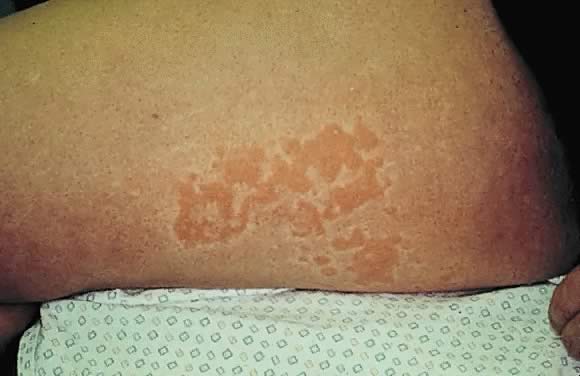 ábra. 10. A terhesség morfológiájának polimorf kitörése: urticariás plakkok a felső comb laterális felületén.
ábra. 10. A terhesség morfológiájának polimorf kitörése: urticariás plakkok a felső comb laterális felületén.
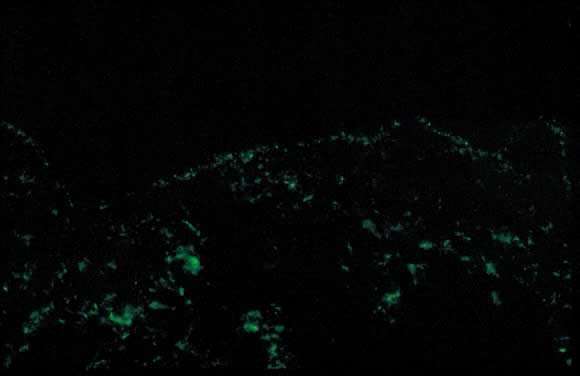 ábra. 11., A terhesség polimorf kitörése közvetlen immunfluoreszcencia: C3 szemcsés sáv a bőr alagsori membránzónája mentén.
ábra. 11., A terhesség polimorf kitörése közvetlen immunfluoreszcencia: C3 szemcsés sáv a bőr alagsori membránzónája mentén.
Dermatopathologic vizsgálat azt mutatja, változó epidermális spongiosis egy perivascular gyulladásos beszivárog a bőrben áll limfociták, histiocytes, valamint a változó számú eosinophil. A közvetlen immunfluoreszcencia (DIF) negatív egy c3 vagy IgG lineáris sávra a bőr dermoepidermális csomópontja (DEJ) mentén; azonban beszámoltak az IgM, C3 és IgA lerakódásáról a DEJ és az erek mentén a DIF-en (ábra. 11).,23, 26 a Pep differenciáldiagnózisa magában foglalja a pemphigoid gesztációkat (PG), a kontakt dermatitist, a gyógyszer kitörését és a vírusos exanthemeket. A bőr DIF-je szükséges a PEP megkülönböztetéséhez a PG-től. A PEP klinikai lefolyása általában önkorlátozó, átlagos időtartama 6 hét. A Pruritus a legsúlyosabb a megjelenés első hetében, spontán remisszióval a szülést követő napokban. Az anyai és magzati halálozás nem befolyásolja. A PEP ritkán fordul elő a későbbi terhességekben; azonban néhány ismételt előfordulásról számoltak be a szakirodalomban.,21 a Kezelés tüneti, a viszketés lokális kortikoszteroid az alacsony – közép-potencia (használja az ultra-magas potencia kortikoszteroidok kiterjedt ideig kerülni kell), valamint a terhesség B kategória antihisztaminok, mint például ukrajna, valamint a cetirizin. A hidroxizin és a difenhidramin a terhesség C kategóriájába tartozó antihisztaminok, amelyeket a viszketés enyhítésére alkalmaztak. Súlyos pruritus esetén, amely nem reagál a konzervatív intézkedésekre, szisztémás kortikoszteroid adagolás vagy indukált adagolás megfontolandó.,
Pemphigoid gestationis
Kezdetben által leírt Milton a 187222, mint “herpes gestationis,” ez a feltétel átkeresztelték pemphigoid gestationis (PG) 1982-ben köszönhetően a klinikai és immunofluoreszcens hasonlóság bullosus pemphigoid.27 mindkét nevet továbbra is használják; a pemphigoid gestationis gyakoribb az Egyesült Királyságban.28, 29
a PG becsült incidenciája 50 000 esetben 1. Pemphigoid terhességleggyakrabban a terhesség második vagy harmadik trimeszterében fordul elő; az esetek mintegy 25% – ában a szülés utáni kezdeti megjelenés lehet., A klinikai megjelenítés egy erősen viszkető, urticariás kitörés hirtelen megjelenése a törzsön, amely feszült vesicobullous elváltozásokat (füge) képez. 12 és 13). Az esetek mintegy 50% – ában van egy kezdeti bemutató a hasra. A köldökzsinór bevonása jelentős számú PG esetet jelent. Mint a PEP, arc és nyálkahártya membrán bevonása I ritka.29
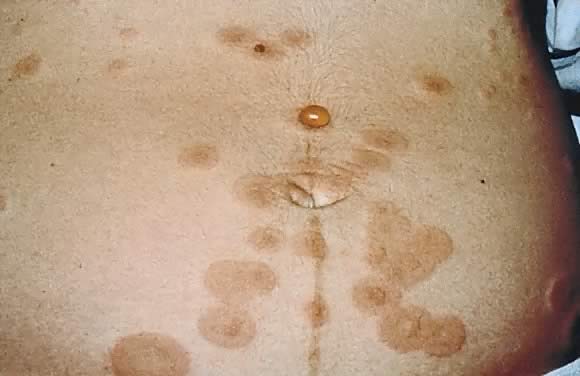 ábra. 12. Pemphigoid gestationis: urticariás plakkok a periumbilikus területen, feszült hólyagokkal.
ábra. 12. Pemphigoid gestationis: urticariás plakkok a periumbilikus területen, feszült hólyagokkal.
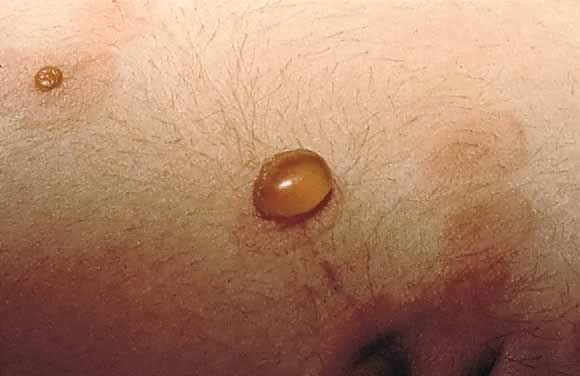 ábra. 13., Pemphigoid gestationis: a feszült buborékcsomagolás közeli nézete az ábrán. 12.
ábra. 13., Pemphigoid gestationis: a feszült buborékcsomagolás közeli nézete az ábrán. 12.
a pontos diagnózis döntő fontosságú a betegség változó klinikai lefolyásának fényében. A spontán felbontás hetektől hónapokig a szülés utáni gyakori megállapítás. A PG esetek mintegy 75% – a közvetlenül a szülés után jelenik meg. Gyakori jellemzője a későbbi, korábban kialakuló és súlyosabb klinikai lefolyású terhességek kiújulása. Betegségmentes terhesség (azaz” terhesség kihagyása”) nem fordult elő bőrelváltozás olyan betegeknél, akiknek kórelőzményében PG szerepel., Beszámoltak továbbá a menstruációval és az orális fogamzásgátlók alkalmazásával járó PG fáklyák kialakulásáról (az esetek 25% – ában).28, 29
PG egy autoimmun betegség okozza a kóros megnyilvánulása az MHC II osztály antigén a chorion bélbolyhok a méhlepény, ami kiváltja az allogén válasz, hogy a placenta pince membrán zóna, valamint az azt követő kereszt-reakció, anyai bőrön keresztül az anyai decidua.30, 31 jelentések vannak a PG előfordulásáról a hydatidform mol és a choriocarcinoma összefüggésében.,A PG 32, 33 társulását más autoimmun betegségekkel, például Graves-kórral is jelentették.34 vizsgálatban a HLA DR3 és a DR4 incidenciája is emelkedett. A HLA DR3 a fehér személyek azonos százalékában fordul elő, mint az afroamerikaiak; azonban, a DR4 százalékos aránya alacsonyabb az afroamerikaiaknál, ez magyarázhatja a PG ritkaságát ebben a populációban.35
a PG Dermatopatológiai vizsgálata subepidermális vezikulumképződést mutat a keratinociták fokális nekrózisával., A dermis papilláris ödémát és perivaszkuláris infiltrációt mutat, amely főként eozinofilekből és néhány limfocitából áll. A kórszövettan alkalmi megállapítása az eozinofilek összehangolása a dermoepidermális csomópont mentén. A DIF a PG-ben szenvedő betegek bőr alagsori membránzónája mentén a C3 jellegzetes lineáris sávját mutatja (ábra. 14). A DIF-en történő lineáris C3 lerakódás a PG megfelelő klinikai környezetben történő diagnosztikája, és a PEP és a PG megkülönböztetésére szolgál.36 ezzel a módszerrel az esetek mintegy 25% – a az IgG lerakódásokkal is jelen van az alagsori membrán zóna mentén., Közvetett immunfluoreszcencia (IIF) bizonyítja a “PG faktor”, amely a keringő IgG KOMPLEMENT-rögzítő anti-basement membrán zóna antitestek szérum betegek PG. Az IgG1 ellen irányuló monoklonális antitesteket alkalmazó komplementaktivált IIF ezt a tényezőt minden PG-betegnél mutatja.37 klinikailag a PG faktor titerei nem korrelálnak a betegség súlyosságával. A PG faktor egy IgG, amely az alagsori membrán zóna 180-kD hemidesmoszomális (transzmembrán) komponensére irányul.38 elektronmikroszkópia is mutatja a C3 és IgG betétek a lamina lucida.,39
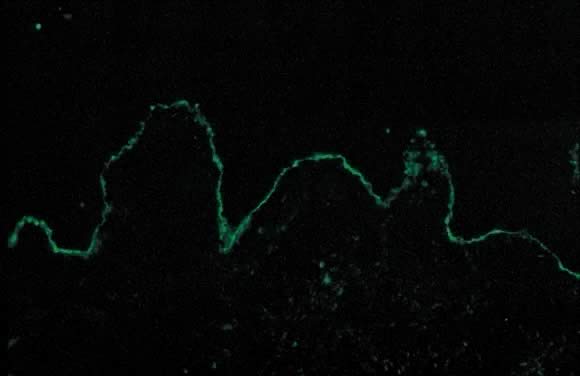 ábra. 14. Pemphigoid gestationis közvetlen immunfluoreszcenciával: a C3 lineáris sávja a bőr alagsori membránzónája mentén.
ábra. 14. Pemphigoid gestationis közvetlen immunfluoreszcenciával: a C3 lineáris sávja a bőr alagsori membránzónája mentén.
a PG-ben az érintett anyáknak született csecsemők 10% – ánál vannak olyan bőrelváltozások, amelyek hasonlítanak a PG-re; ez nem így van a PEP esetében. E csecsemők némelyikén végzett DIF-és IIF-vizsgálatok összhangban vannak a PG diagnózisával.29 a PG-vel összefüggő magzati morbiditás és mortalitás értékelése terén jelentős vita alakult ki.,40 a csecsemők morbiditásával kapcsolatos legutóbbi konszenzus a koraszülöttség enyhe növekedését és a terhességi kor kis méretét jelzi.41, 42 a PG differenciáldiagnózisa magában foglalja a PEP-t, az allergiás kontakt dermatitist, valamint a kábítószer-kitörést. A pontos klinikai előzmények, amelyeket diagnosztikai tesztek, például hisztopatológia és DIF kísér, segítenek megkülönböztetni ezeket a rendellenességeket. A kezelési lehetőségek közé tartoznak az orális szteroidok (napi 0,5 mg/kg), a szülés utáni exacerbációk elkerülése érdekében a dózis esetleges növekedésével., Egyéb lehetőségek közé plazmaferezis, lokális kortikoszteroidok, antihisztaminok, amelyek mindegyike kínál korlátozott haszon. Szülés után, a szoptatás állapotától függően, alternatív kezelések lehetnek a dapszon, a metotrexát és a ciklosporin.29
Impetigo herpetiformis
Impetigo herpetiformis egy akut kitörés a pattanásos pikkelysömör terhesség alatt (leggyakrabban bemutatja a harmadik trimeszterben) az egyének nem anamnézisében a pikkelysömör. Az első esetet Von Hebra írta le 1872-ben; azóta mintegy 100 esetet jelentettek.,43 a klinikai megjelenés steril pustulákat tartalmaz erythemás alapon, amelyek fokozatosan összefolynak.44 Ez a kitörés általában a hajlékony és lágyéki bőrön kezdődik, és fokozatosan átterjed a törzsre, és magában foglalja a periumbilikus bőrt (füge. 15 és 16). Az oropharynx és a nyelőcső nyálkahártyájának érintettsége is megfigyelhető., Az Impetigo herpetiformis olyan alkotmányos tünetekkel jár, mint az emelkedett hőmérséklet; gyomor-bélrendszeri tünetek, beleértve a hányingert, hányást és hasmenést; központi idegrendszeri tünetek, például delírium; valamint a tetany izom-csontrendszeri megnyilvánulása a hypocalcaemia miatt.8, 45 a későbbi terhességekben visszatérő kitörések általában korábbi kialakulással és súlyosabb lefolyással járnak.45 ezen állapot súlyosbodásáról is beszámoltak az orális fogamzásgátlók későbbi alkalmazásával összefüggő érintett betegeknél.46
 ábra. 15., Impetigo herpetiformis: diffúz erythemás papulosquamous kitörés a törzsön és a végtagokon.
ábra. 15., Impetigo herpetiformis: diffúz erythemás papulosquamous kitörés a törzsön és a végtagokon.
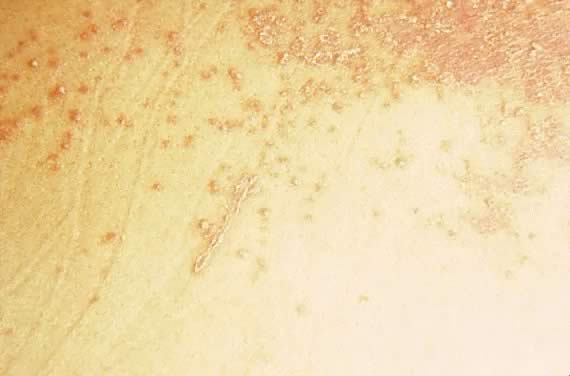 ábra. 16. Impetigo herpetiformis: erythemás papulák egyesítése ezüstös skálával.
ábra. 16. Impetigo herpetiformis: erythemás papulák egyesítése ezüstös skálával.
fontos a korai diagnózis és a kezelés. A néhány bejelentett eset összefüggésbe hozható a magzati halálozás fokozott kockázatával a placenta elégtelensége, a halvaszületések növekedése és a magzati rendellenességek miatt.,45 laboratóriumi eredmények közé tartozik bizonyíték leukocytosis, emelkedett vörösvérsejt-üledékképződés, hypoalbuminemia, hypocalcaemia.8 A bőrbiopsziás minták kórszövettani vizsgálata megfelel a pustuláris psoriasisnak. Az epidermiszben parakeratosis és rete gerincek megnyúlása látható a Kogoj szivacsos pustuláival. A DIF, mint a pikkelysömör, negatív.45
a kezelés magában foglalja az orális kortikoszteroidokat (korlátozott előnyökkel), a hypocalcaemia korrekcióját, a szupportív intézkedéseket és az antimikrobiális szereket a másodlagos fertőzések megelőzése érdekében. A terhesség megszüntetése általában gyógyító.,A 45, 46 retinoid (izotretinoin) és a fényterápia a szülés utáni kezelés hatékonyabb eszközei.
a terhesség Kolesztázisát
a terhesség Kolesztázisát először Svanborg47 és Thorling48 írta le 1954-ben. A terhesség cholestasisára számos más név utal, köztük a prurigo gravidarum, a terhesség intrahepatikus cholestasis, a terhesség sárgasága, valamint a szülészeti cholestasis. Úgy gondolják, hogy az etiológia multifaktoriális, az állapot a terhességek 0,02–2,4% – ában fordul elő., A vizsgálatok azt mutatják, hogy bizonyos etnikai csoportok, például néhány dél-amerikai indián körében megnövekedett az incidencia. Ennek a betegségnek a prevalenciája szezonális változással is jár, a téli hónapokban magasabb előfordulási gyakorisággal. Az esetek ötven százalékát családiasnak tartják, az ikerterhességeknél pedig magasabb társulást tapasztaltak.49, 50 egy másik lehetséges tényező, amely hozzájárul a patogenezisében ez a feltétel a hatása az ösztrogén és más női hormonok az anyagcsere és a váladék a máj epe.,8, 49
a terhesség kolesztázisa, ahogy a neve is sugallja, csak terhesség alatt fordul elő (leggyakrabban a harmadik trimeszterben), és a szülés után megszűnik, 40-60% – os visszaeséssel a későbbi terhességekben. A klinikai bemutatás magában foglalja a súlyos generalizált viszketést, elsődleges bőrelváltozások nélkül. A karcolás miatti másodlagos excoriations lehet az egyetlen bőrelváltozás. A viszketés mértéke és súlyossága a szállítás időpontjáig ingadozik.49, 51 a legsúlyosabb viszketés éjszaka jelentkezik.Az enyhe sárgaságban szenvedő betegek mintegy 20% – a., Ez az állapot a terhességi sárgaság második leggyakoribb oka; a vírusos hepatitis A leggyakoribb ok.29 a laboratóriumi értékek az epesók, a szérum aminotranszferázok, az alkalikus foszfatáz és a γ-glutamil transzpeptidáz szintjének emelkedését mutatják.49, 51 mivel nincsenek elsődleges bőrelváltozások, a szövettani biopszia és a DIF eredményei normálisak.
a viszketés jelentősen javul a szülés után, a teljes felbontás pedig néhány napon belül megtörténik. Azokban az esetekben, amikor a tünetek továbbra is fennállnak, a kolesztázis egyéb okait kell kezelni.,49 Az orális fogamzásgátlók alkalmazása során a tünetek megismétlődéséről számoltak be.51 a pruritus differenciáldiagnózisának a terhesség alatt parazitafertőzéseket, allergiás bőrreakciókat és egyéb anyagcserezavarokat kell tartalmaznia.
a magzati és anyai prognózis a koraszülés és az alacsony születési súly növekedését mutatja. A magzat és az anya fokozott koponyaűri és szülés utáni vérzés, illetve hiánya miatt a K-vitamin, ami abban az esetben, elhúzódó zsír felszívódási zavar.,29, 51 kezelési lehetőségek közül ágynyugalom, alacsony zsírtartalmú étrend, valamint a helyi bőrpuhító enyhe esetekben, hogy a szerek, mint a kolesztiramin, ursodeoxycholic sav (UDCA), és az S-adenozil-L-metionin súlyosabb esetekben. A vizsgálatok jobb eredményeket mutattak mind az anya, mind a csecsemő esetében, ha UDCA-t alkalmaztak a placebóhoz képest. Súlyos esetekben magzati megfigyelésre és császármetszésre lehet szükség.51
prurigo a terhesség
prurigo a terhesség eredetileg le Besnier 190420 mint prurigo gestationis., Gyakran előfordul a terhesség második-harmadik trimeszterében, mint diszkrét erythemás excoriated papulák a törzsön, valamint az alsó végtagok extenzor aspektusa (ábra. 17). Az incidencia 300 terhességből nagyjából 1. A kitörés patogenezise úgy gondolják, hogy az atópia jelenléte a terhes nőben. A bőrbiopsziás minták szövettani vizsgálata parakeratózist és enyhe acanthosist mutat a neutrofilek és az eozinofilek vegyes gyulladásos infiltrációjával a perivaszkuláris területen. A DIF-eredmények és a laboratóriumi értékek normálisak., Nincs fokozott magzati vagy anyai kockázat, és a kezelés lokális kortikoszteroidokkal és antihisztaminokkal tüneti kezelést igényel.8, 29
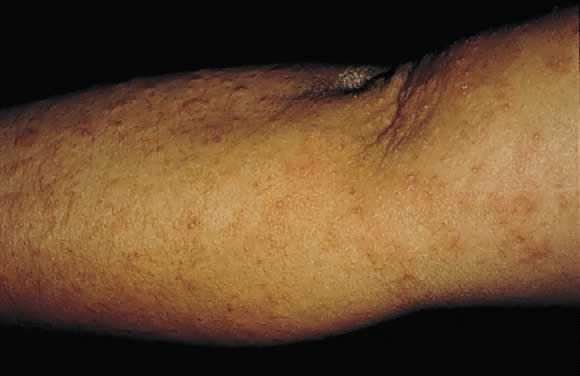 ábra. 17. Terhesség Prurigo: diszkrét erythemás excoriated papulák a kar extenzor felületén.
ábra. 17. Terhesség Prurigo: diszkrét erythemás excoriated papulák a kar extenzor felületén.
Bőrkiütések dermatitis a terhesség
Bőrkiütések dermatitis a terhesség eredetileg által leírt Spangler a 196252, mint egy generalizált bőrkiütések erythemás, valamint nyílásaiból kitörés a központi kéreg. Az eloszlás a hason van, a végtagokra terjedve., Kezdetben a vizelet hCG szintjének emelkedését és a vizelet ösztriolszintjének csökkenését írták le, a magzati morbiditás és mortalitás jelentős növekedésével kombinálva. Sokan úgy vélik, hogy a terhesség papularis dermatitise és a terhesség prurigo hasonló entitások. A kórszövettan és a DIF eredményei hasonlóak. A spangler52 által eredetileg jelentett magas magzati kockázat más vizsgálatokban nem reprodukálható.53
a terhesség Pruritikus folliculitisét
a terhesség Pruritikus folliculitisét először Zoberman és a Farmer írta le 1981-ben.,54 A kitörés kialakulása leggyakrabban a terhesség második vagy harmadik trimeszterében fordul elő, mint a tüszők körüli kis erythemás papulák. A kitörés jellemzően monomorf, a törzsön és a végtagokon való eloszlással (1.ábra). 18). A kórszövettani vizsgálat folliculitist mutat,a DIF negatív. A differenciáldiagnózis papularis dermatitist vagy szteroid által indukált pattanást jelent. A magzat nem befolyásolja, a kezelés pedig helyi benzoil-peroxidot tartalmaz.8, 54
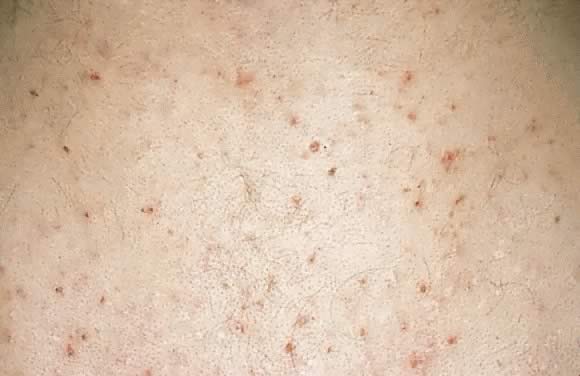 ábra. 18., Pruritikus folliculitis terhesség: erythemás papulák köré szőrtüszők a hátán.
ábra. 18., Pruritikus folliculitis terhesség: erythemás papulák köré szőrtüszők a hátán.
