Er is grote controverse en verwarring geweest in de literatuur bij het bespreken van de dermatosen die uniek zijn voor de zwangerschap. Vele verschillende namen zijn gebruikt om klinisch gelijkaardige wanorde te definiëren. Sinds de eerste bijdrage van Besnier in 1904 werd geschreven, zijn verschillende classificaties voorgesteld (Tabel 2).19
Tabel 2.,Jaundice of pregnancy
Impetigo herpetiformis
Prurigo of pregnancy
Early onset prurigo of pregnancy
Papular dermatitis of pregnancy
Pruritic folliculitis of pregnancy
Polymorphic eruption of pregnancy
Polymorphic eruption of pregnancy (PEP) was first described by Lawley in 197920 as pruritic urticarial papules and plaques of pregnancy (PUPPP)., Zowel PEP als PUPPP zijn termen die door elkaar worden gebruikt, waarbij PEP de voorkeur krijgt in de huidige literatuur. PEP is de gemeenschappelijkste dermatosen uniek aan zwangerschap, met een weerslag van 1 in 160. Vijfenzeventig tot vijfentachtig procent van de gevallen komen voor bij primigravidas, die een abrupt jeukende aanvang ervaren in het derde trimester van de zwangerschap, meestal in de 35e tot 39e week van de zwangerschap of onmiddellijk postpartum.21 de uitbarsting begint op de buik langs de striae distensae, waarbij de navel en de onmiddellijke periumbilical gebied (Fig. 7 en 8).,Dit in tegenstelling tot pemfigoïde gestationis, waarbij de meerderheid van de gevallen zich voordoen in de navelstreek. PEP kan zich verspreiden naar de dijen, billen en extremiteiten, maar betrokkenheid van het gezicht is zeldzaam. Zoals de naam al aangeeft, zijn de huidmanifestaties vrij variabel. Deze omvatten vesiculaire, doel-achtige, ringvormige of polycyclische papules of plaques die in de loop van de tijd samenvloeien (Fig. 9 en 10). Drie categorieën zijn defined23: type I, urticariële papules en plaques; type II, nonurticarial erythema, papules, of blaasjes; en type III, een combinatie van types i en II. de oorzaak van PEP is onbekend., Een voorgestelde theorie is het snelle uitrekken van de huid laat in de zwangerschap; deze hypothese wordt ondersteund door de eerste presentatie van de uitbarsting langs de striae distensae. Verhoogde maternale en pasgeboren gewichtstoename ondersteunt deze theorie; er is een hogere incidentie van PEP in tweelingzwangerschappen.22, 24, 25
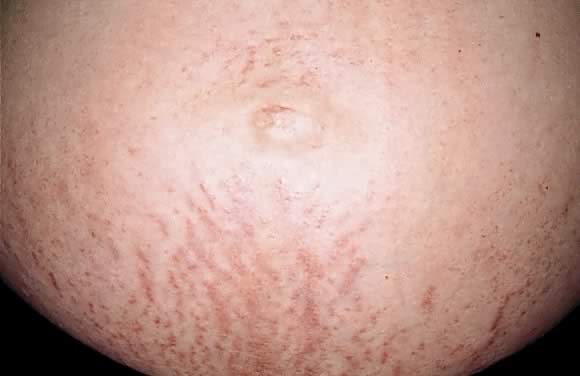 Fig. 7. Polymorfe uitbarsting van de zwangerschap: erythemateuze papels langs de striae distensae.
Fig. 7. Polymorfe uitbarsting van de zwangerschap: erythemateuze papels langs de striae distensae.
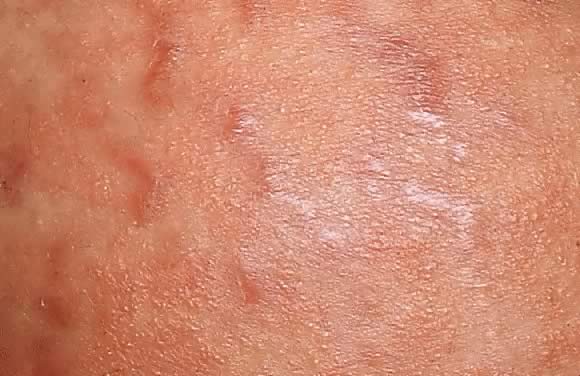 Fig. 8. Polymorfe uitbarsting van de zwangerschap. Close-up weergave van Fig., 7 met de erythemateuze papels langs de striae distensae.
Fig. 8. Polymorfe uitbarsting van de zwangerschap. Close-up weergave van Fig., 7 met de erythemateuze papels langs de striae distensae.
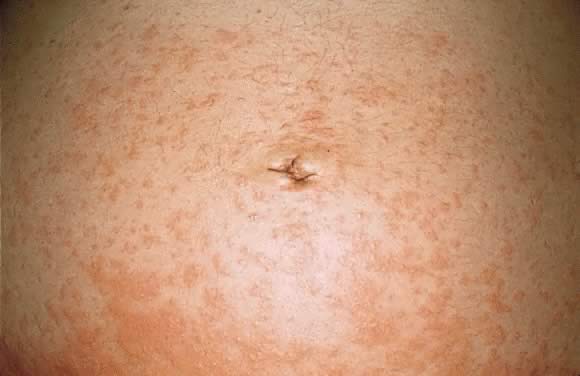 Fig. 9. Polymorfe uitbarsting van zwangerschap morfologie: samensmelting urticariële papules op de buik.
Fig. 9. Polymorfe uitbarsting van zwangerschap morfologie: samensmelting urticariële papules op de buik.
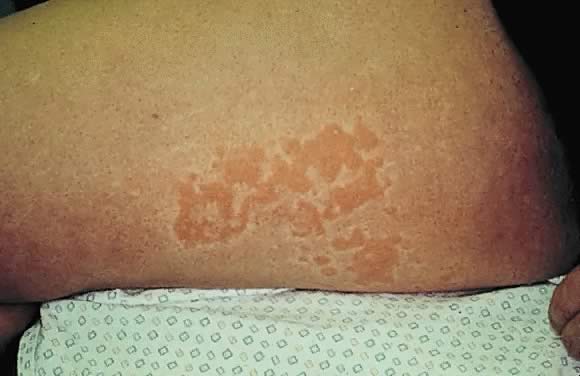 Fig. 10. Polymorfe eruptie van zwangerschapsmorfologie: urticariële plaques op het laterale oppervlak van het bovenbeen.
Fig. 10. Polymorfe eruptie van zwangerschapsmorfologie: urticariële plaques op het laterale oppervlak van het bovenbeen.
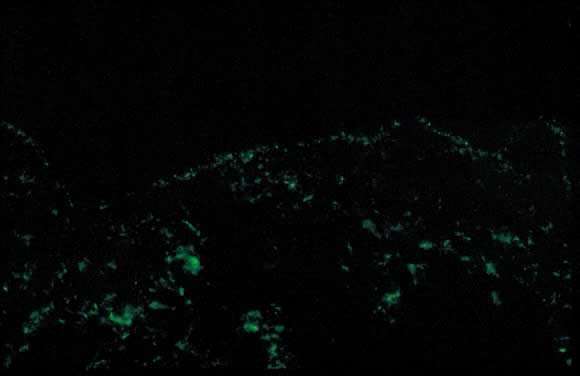 Fig. 11., Polymorfe uitbarsting van zwangerschap directe immunofluorescentie: korrelige band van C3 langs de huid basale membraanzone.
Fig. 11., Polymorfe uitbarsting van zwangerschap directe immunofluorescentie: korrelige band van C3 langs de huid basale membraanzone.
Dermatopathologisch onderzoek toont variabele epidermale spongiose met een perivasculair inflammatoir infiltraat in de dermis bestaande uit lymfocyten, histiocyten en een variabel aantal eosinofielen. De directe immunofluorescentie (DIF) is negatief voor een lineaire band van C3 of IgG langs de huid dermoepidermale verbinding (DEJ); nochtans, zijn er meldingen van depositie van IgM, C3, en IgA langs de DEJ en de bloedvaten op DIF geweest (Fig. 11).,23, 26 differentiële diagnose van PEP omvat pemfigoïde gestaties( PG), contact dermatitis, geneesmiddel uitbarsting, en virale exanthems. DIF van de huid is noodzakelijk om PEP van PG te onderscheiden. Het klinische verloop van PEP is meestal zelfbeperkend, met een gemiddelde duur van 6 weken. Pruritus is het ernstigst in de eerste week na aanvang, waarbij spontane remissie optreedt binnen enkele dagen na de bevalling. Maternale en foetale sterfte zijn onaangetast. PEP komt zelden voor bij latere zwangerschappen; echter, een paar gevallen van herhaling worden gemeld in de literatuur.,De behandeling omvat symptomatische verlichting van pruritus met topische corticosteroïden met een lage tot gemiddelde potentie (gebruik van corticosteroïden met een zeer hoge potentie gedurende een uitgebreide periode dient te worden vermeden) en zwangerschapscategorie B – antihistaminica zoals loratadine en cetirizine. Hydroxyzine en difenhydramine zijn Zwangerschaps-categorie C-antihistaminica die zijn gebruikt om pruritus te verlichten. In gevallen van ernstige pruritus die niet reageert op conservatieve maatregelen, wordt systemische toediening van corticosteroïden of geïnduceerde bevalling overwogen.,
Pemfigoid gestationis
aanvankelijk beschreven door Milton in 187222 als “herpes gestationis”, werd deze aandoening hernoemd naar pemfigoid gestationis (PG) in 1982 vanwege de klinische en immunofluorescentie overeenkomsten met bulleuze pemfigoïde.27 beide namen worden nog steeds gebruikt; pemfigoid gestationis komt vaker voor in het Verenigd Koninkrijk.De geschatte incidentie van PG is 1 in 50.000 gevallen. Pemfigoïde gestationis komt het meest voor in het tweede of derde trimester van de zwangerschap; ongeveer 25% van de gevallen kan een eerste presentatie onmiddellijk postpartum., Klinische presentatie is een abrupt begin van een intens pruritische, urticariële uitbarsting op de romp die gespannen vesicobulleus laesies vormt (vijgen. 12 en 13). Ongeveer 50% van de gevallen heeft een eerste presentatie op de buik. Betrokkenheid van de navelstreng is verantwoordelijk voor een significant aantal gevallen van PG. Zoals in Pep, facial en mucosal membraan betrokkenheid ik zeldzaam.29
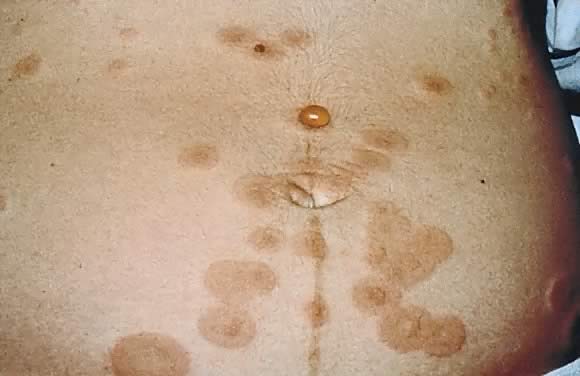 Fig. 12. Pemfigoïde gestationis: urticariële plaques in het periumbilical gebied met gespannen blaren.
Fig. 12. Pemfigoïde gestationis: urticariële plaques in het periumbilical gebied met gespannen blaren.
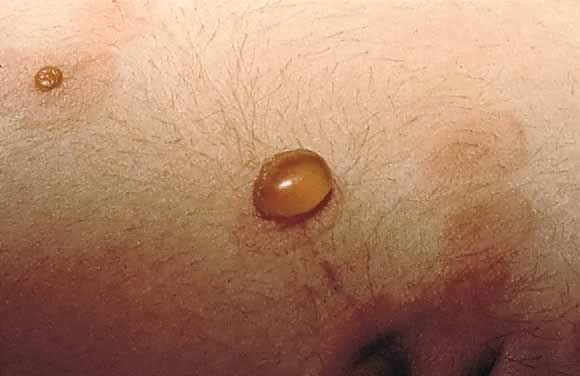 Fig. 13., Pemfigoid gestationis: close-up weergave van de gespannen blaar in Fig. 12.
Fig. 13., Pemfigoid gestationis: close-up weergave van de gespannen blaar in Fig. 12.
nauwkeurige diagnose is cruciaal in het licht van het variabele klinische verloop van deze aandoening. Spontane resolutie over weken tot maanden postpartum is een veel voorkomende bevinding. Ongeveer 75% van de gevallen van PG aanwezig met flares onmiddellijk postpartum. Herhaling van latere zwangerschappen met een eerder begin en ernstiger klinisch verloop is een gemeenschappelijk kenmerk. Bij patiënten met een voorgeschiedenis van PG hebben zich ziektevrije zwangerschappen (d.w.z. “zwangerschappen overslaan”) zonder betrokkenheid van de huid voorgedaan., Er zijn ook meldingen geweest van PG-opvlammingen die zich ontwikkelden tijdens de menstruatie en het gebruik van orale anticonceptiva (25% van de gevallen).
PG is een auto-immuunziekte die wordt veroorzaakt door de afwijkende expressie van het MHC II-klasse-antigeen op de chorionische villi van de placenta, die een allogene respons op de placenta basale membraanzone teweegbrengt en vervolgens een kruisreactie met de maternale huid via de maternale decidua.Er zijn meldingen van het optreden van PG in samenhang met hydatidiform Mol en choriocarcinoom.,Associatie van PG met andere auto-immuunziekten zoals de ziekte van Graves is ook gemeld.Onderzoeken toonden ook een verhoogde incidentie bij HLA DR3 en DR4. HLA DR3 komt voor bij hetzelfde percentage blanke personen als bij Afro-Amerikaanse personen; het percentage DR4 is echter lager bij Afro-Amerikanen, en dit kan de zeldzaamheid van PG in deze populatie verklaren.
Dermatopathologisch onderzoek van PG toont subepidermale vesikel vorming met focale necrose van keratinocyten., De dermis vertoont papillair oedeem en een perivasculair infiltraat dat hoofdzakelijk uit eosinofielen en een paar lymfocyten bestaat. Een occasionele bevinding op histopathologie is de uitlijning van eosinofielen langs de dermoepidermale junctie. DIF toont een karakteristieke lineaire band van C3 langs de huid basale membraanzone van patiënten met PG (Fig . 14). Lineaire C3-depositie op DIF is kenmerkend voor PG in de juiste klinische setting en wordt gebruikt om PEP van PG te onderscheiden.36 gebruikend deze methode, ongeveer 25% van gevallen ook huidig met IgG deposito ‘ s langs de zone van het kelderverdiepingsmembraan., Indirecte immunofluorescentie (IIF) toont de “PG-factor” aan, die bestaat uit circulerende IgG-complementfixerende anti-basale membraanzone-antilichamen in serum van patiënten met PG. Complementgeactiveerde IIF met monoklonale antilichamen gericht tegen IgG1 toont deze factor aan bij alle PG-patiënten.Klinisch gezien correleren titers van PG-factor niet met de ernst van de ziekte. De PG factor is een IgG gericht tegen een 180-kD hemidesmosomale (transmembrane) component van de keldermembraan zone.De elektronenmicroscopie toont ook de C3 en IgG afzettingen in lamina lucida aan.,39
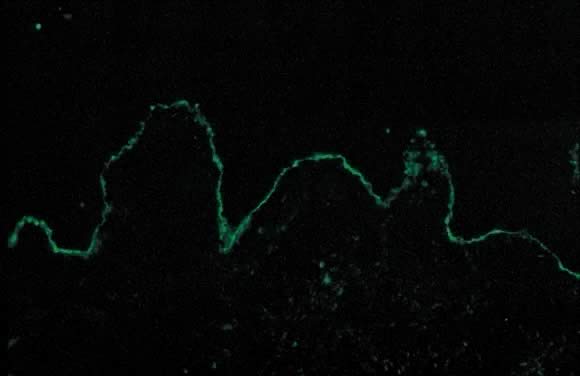 Fig. 14. Pemfigoïde gestationis door directe immunofluorescentie: lineaire band van C3 langs de keldermembraan zone van de huid.
Fig. 14. Pemfigoïde gestationis door directe immunofluorescentie: lineaire band van C3 langs de keldermembraan zone van de huid.
bij PG heeft 10% van de zuigelingen van aangetaste moeders huidlaesies die op PG lijken; dit is niet het geval bij PEP. DIF-en IIF-onderzoeken die bij sommige van deze zuigelingen zijn uitgevoerd, komen overeen met een diagnose van PG.Er is een aanzienlijke controverse geweest in de beoordeling van foetale morbiditeit en mortaliteit geassocieerd met PG.,Recente consensus over de morbiditeit van zuigelingen wijst op een lichte toename van prematuriteit en kleine omvang voor de zwangerschapsduur.41, 42 de differentiële diagnose van PG omvat PEP, allergische contactdermatitis, en druguitbarsting. Een nauwkeurige klinische geschiedenis vergezeld van diagnostische tests zoals histopathologie en DIF helpt om onderscheid te maken tussen deze aandoeningen. De behandelingsopties omvatten orale steroïden (0,5 mg/kg dagelijks) met een mogelijke verhoging van de dosis rond de tijd van levering om postpartum exacerbaties te vermijden., Andere opties omvatten plasmaferese, actuele corticosteroïden, en antihistaminica, die allen beperkt voordeel bieden. Na de bevalling, afhankelijk van de status van borstvoeding, kunnen alternatieve behandelingen omvatten dapson, methotrexaat, en cyclosporine.
Impetigo herpetiformis
Impetigo herpetiformis is een acute eruptie van pustulaire psoriasis tijdens de zwangerschap (meestal in het derde trimester) bij personen zonder voorgeschiedenis van psoriasis. Het eerste geval werd beschreven door Von Hebra in 1872; sindsdien zijn er ongeveer 100 gevallen gemeld.,Klinische presentatie omvat steriele puisten op een erythemateuze basis die geleidelijk meer samenvloeien.44 deze uitbarsting begint gewoonlijk op de buig-en inguinale huid en verspreidt zich geleidelijk naar de stam en betrekt de periumbilical huid (vijgen. 15 en 16). De betrokkenheid van het slijmvlies van de orofarynx en de slokdarm wordt ook gezien., Impetigo herpetiformis wordt geassocieerd met constitutionele symptomen zoals verhoogde temperatuur; gastro-intestinale symptomen waaronder misselijkheid, braken en diarree; symptomen van het centrale zenuwstelsel zoals delirium; en de musculoskeletale manifestatie van tetanie als gevolg van hypocalciëmie.8, 45 terugkerende uitbarstingen in daaropvolgende zwangerschappen meestal aanwezig met een eerder begin en ernstiger verloop.Er zijn ook meldingen geweest van exacerbatie van deze aandoening bij patiënten met deze aandoening die in verband worden gebracht met later gebruik van orale anticonceptiva.46
 Fig. 15., Impetigo herpetiformis: diffuse erythemateuze papulosquame uitbarsting op de romp en extremiteiten.
Fig. 15., Impetigo herpetiformis: diffuse erythemateuze papulosquame uitbarsting op de romp en extremiteiten.
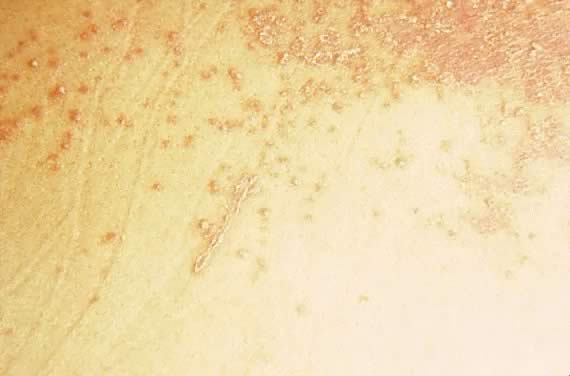 Fig. 16. Impetigo herpetiformis: versmeltende erythemateuze papels met zilverkleurige schaal.
Fig. 16. Impetigo herpetiformis: versmeltende erythemateuze papels met zilverkleurige schaal.
vroege diagnose en behandeling zijn belangrijk. De weinige gemelde gevallen worden geassocieerd met een verhoogd risico op foetale mortaliteit als gevolg van placenta insufficiëntie, verhoogde doodgeborenen en foetale afwijkingen.,Laboratoriumbevindingen omvatten bewijs van leukocytose, verhoogde bezinkingssnelheid van erytrocyten, hypoalbuminemie en hypocalciëmie.Histopathologisch onderzoek van huidbiopsiemonsters komt overeen met pustulaire psoriasis. De epidermis vertoont parakeratose en verlenging van rete richels met spongiforme puisten van Kogoj. DIF, zoals bij psoriasis, is negatief.De behandeling omvat orale corticosteroïden (met beperkt voordeel), correctie van hypocalciëmie, ondersteunende maatregelen en antimicrobiële middelen om secundaire infecties te voorkomen. Beëindiging van de zwangerschap is meestal genezend.,45, 46 retinoïden (isotretinoïne) en lichttherapie zijn effectievere middelen van behandeling die postpartum kunnen worden gebruikt.
cholestase van de zwangerschap
cholestase van de zwangerschap werd aanvankelijk beschreven door Svanborg47 en Thorling48 in 1954. Cholestase van zwangerschap is verwezen naar door vele andere namen, met inbegrip van prurigo gravidarum, intrahepatische cholestase van zwangerschap, geelzucht van zwangerschap, en obstetrische cholestase. De etiologie wordt verondersteld om multifactorial te zijn, en de voorwaarde komt in 0,02–2,4% van zwangerschappen voor., Studies tonen een verhoogde incidentie onder bepaalde etnische groepen, zoals sommige Zuid-Amerikaanse Indianen. Er is ook een seizoensgebonden variatie in de prevalentie van deze aandoening, met een hogere incidentie in de wintermaanden. Vijftig procent van de gevallen worden verondersteld om familiaal te zijn, en een hogere vereniging is gezien in tweelingzwangerschappen.49, 50 Een andere mogelijke factor die bijdraagt aan de pathogenese van deze aandoening is het effect van oestrogeen en andere vrouwelijke hormonen op het metabolisme en de secretie van hepatische gal.,Cholestase van de zwangerschap, zoals de naam al aangeeft, treedt alleen op tijdens de zwangerschap (meestal tijdens het derde trimester) en verdwijnt na de bevalling, met een recidief van 40-60% bij volgende zwangerschappen. De klinische presentatie omvat ernstige gegeneraliseerde pruritus zonder primaire huidlaesies. Secundaire excoriaties als gevolg van krassen kan de enige huid bevindingen. De omvang en ernst van pruritus fluctueert tot het moment van de bevalling.49, 51 de meeste ernstige pruritus komt ‘ s nachts voor.Ongeveer 20% van de patiënten heeft lichte geelzucht., Deze voorwaarde is de tweede gemeenschappelijkste oorzaak van Zwangerschaps geelzucht; virale hepatitis is de gemeenschappelijkste oorzaak.Laboratoriumwaarden tonen verhoogde waarden aan van galzouten, serumaminotransferasen, alkalische fosfatase en γ-glutamyltranspeptidase.49, 51 omdat er geen primaire huidletsels zijn, zijn de resultaten van de huidbiopsie voor histologie en DIF normaal.
Pruritus verbetert sterk na de bevalling en binnen enkele dagen is een volledig herstel bereikt. In gevallen waarin de symptomen blijven aanhouden, moeten andere oorzaken van cholestase worden aangepakt.,Er zijn meldingen geweest van recidiverende symptomen bij het gebruik van orale anticonceptiva.De differentiële diagnose van pruritus tijdens de zwangerschap moet parasitaire infecties, allergische huidreacties en andere metabole stoornissen omvatten.
foetale en maternale prognose toont een toename van vroeggeboorte en een laag geboortegewicht. De foetus en de moeder hebben een verhoogd risico op intracraniële en postpartumbloeding, respectievelijk als gevolg van een tekort aan vitamine K, wat resulteert in gevallen van langdurige vet malabsorptie.,29, 51 behandelingsopties variëren van bedrust, een vetarm dieet, en actuele verzachtende middelen in milde gevallen aan het gebruik van agenten zoals cholestyramine, ursodeoxycholic zuur (UDCA), en S-adenosyl-L-methionine in ernstigere gevallen. Studies hebben betere resultaten voor zowel moeder als kind met toediening van UDCA in vergelijking met placebo aangetoond. In ernstige gevallen kan foetale monitoring en keizersnede nodig zijn.51
Prurigo van de zwangerschap
Prurigo van de zwangerschap werd aanvankelijk beschreven door Besnier in 190420 als prurigo gestationis., Het komt vaak voor in het tweede tot derde trimester van de zwangerschap als discrete erythemateuze excoriated papules op de romp en het extensor aspect van de onderste ledematen (Fig. 17). De incidentie is ongeveer 1 op de 300 zwangerschappen. De pathogenese van deze uitbarsting wordt verondersteld om de aanwezigheid van atopie in de zwangere vrouw. Histolologisch onderzoek van huidbiopsiemonsters toont parakeratose en milde acanthose met een gemengd inflammatoir infiltraat van neutrofielen en eosinofielen in het perivasculaire gebied. DIF-resultaten en laboratoriumwaarden zijn normaal., Er is geen verhoogd foetaal of maternaal risico en de behandeling omvat symptomatische verlichting met topische corticosteroïden en antihistaminica.8, 29
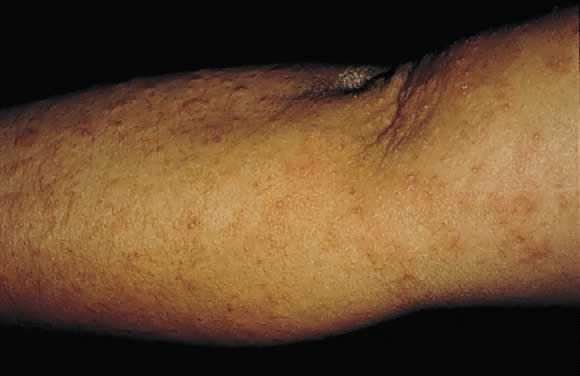 Fig. 17. Prurigo van de zwangerschap: discrete erythemateuze excoriated papels op de extensor oppervlak van de arm.
Fig. 17. Prurigo van de zwangerschap: discrete erythemateuze excoriated papels op de extensor oppervlak van de arm.
papulaire dermatitis tijdens de zwangerschap
papulaire dermatitis tijdens de zwangerschap werd aanvankelijk beschreven door Spangler in 196252 als een gegeneraliseerde papulaire erythemateuze en jeukende eruptie met centrale korst. De verdeling is op de buik met uitgespreid naar de extremiteiten., Een verhoogd hCG-gehalte in urine en een afname van het oestriolgehalte in de urine, in combinatie met een significante toename in foetale morbiditeit en mortaliteit, werden aanvankelijk beschreven. Velen geloven dat papulaire dermatitis van de zwangerschap en prurigo van de zwangerschap soortgelijke entiteiten zijn. Histopathologie en DIF bevindingen zijn vergelijkbaar. Het hoge foetale risico dat aanvankelijk door Spangler52 werd gemeld, is in andere studies niet reproduceerbaar geweest.
pruritische folliculitis tijdens de zwangerschap
pruritische folliculitis tijdens de zwangerschap werd voor het eerst beschreven door Zoberman en Farmer in 1981.,Het begin van de eruptie komt het meest voor in het tweede of derde trimester van de zwangerschap als kleine erythemateuze papels rond follikels. De uitbarsting is typisch monomorf met distributie op de romp en extremiteiten (Fig. 18). Histopathologisch onderzoek toont folliculitis, en de DIF is negatief. De differentiële diagnose impliceert papulaire dermatitis of steroid-veroorzaakte acne. De foetus is onaangetast, en de behandeling omvat actuele benzoylperoxide.8, 54
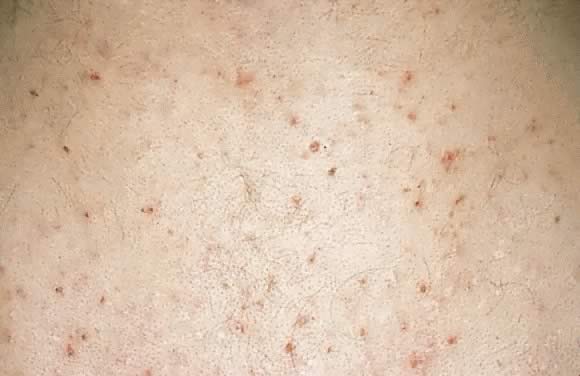 Fig. 18., Pruritische folliculitis van de zwangerschap: erythemateuze papels gecentreerd rond haarzakjes op de rug.
Fig. 18., Pruritische folliculitis van de zwangerschap: erythemateuze papels gecentreerd rond haarzakjes op de rug.
